Luxatia gleznei
©
Autor: Dr. Stiuriuc Simona
Luxatia gleznei apare de obicei cu fracturi ale maleolelor sau a fetei posterioare a tibiei datorita structurilor ligamentare ale gleznei, care sunt in majoritatea cazurilor mai puternice decit arhitectura osoasa. In afara de o asociere cu fracturile, luxatiile sunt adesea deschise, datorita stratului subtire de tesut care se afla deasupra maleolelor. Luxatia pura fara o fractura asociata era considerata rara, totusi au fost raportate citeva cazuri recente de luxatie izolata a gleznei fara fractura.
Glezna este o articulatie in forma unica de sa modificata, care alaturi de articulatia subtalara permite o serie de miscari in mai multe planuri fizice pentru mentinerea echilibrului. Functia complexa a gleznei ca structura pivotanta pozitionata pentru a sustine aproape intreaga greutate a corpului o face vulnerabila la forte traumatice majore.
Luxatia anterioara a talusului este cea mai frecventa forma de luxatie a gleznei, desi au fost descrise si luxatia mediala, anterioara, laterala si superioara.
Persoanele la risc de luxatie de glezna sunt cele cu istoric anterior de fractura de glezna, intinderi de glezna, slabiciunea muschilor peroneali, hipoplazie maleolara sau laxitate maleolara cum se intimpla in sindromul Ehlers Danlos si alte patologii ale tesutului conjunctiv.
O luxatie a gleznei necesita o inalta forta traumatica exercitata adesea in coliziunile vehicolelor sau anumite sporturi care implica sariturile. Medicul trebuie astfel sa examineze pacientul pentru a detecta si alte leziuni asociate. Energia traumatismului forteaza glezna intr-o pozitie de flexie plantara sau loveste glezna cind este deja in repaus cu flexie plantara. In flexia plantara toate ligamentele gleznei sunt intinse, fiind mult mai succeptibile la esec.
Ruptura structurilor capsulare ale gleznei este adesea severa, iar riscul de infectie secundara a plagii deschise este semnificativ, totusi reducerea prompta si debridarea chirurgicala conduc la recuperare functionala excelenta.
Recunoasterea si reducerea precoce a gleznei luxate sunt esentiale, deoarece reducerea tardiva poate conduce la pierderea mobilitatii si morbiditate crescuta.
Talusul este de forma trapezoida, cu latimea mai mare anterior si mai ingusta posterior. Pe masura ce articulatia se misca in flexie plantara, talusul devine si mai ingust, cu o stabilitate scazuta. Este important de stiut ca flexia plantara este normal in conjunctie cu planta in pozitie de supinatie. De aceea, desi planta si mai ales articulatia subtalara, se afla intr-o pozitie stabila, cu toate oasele tarsiene mici suprapuse, glezna ramine vulnerabila la intinderea prin inversiune si leziuni secundare.
Invers, dorsiflexia talusului in articulatia gleznei este de obicei acompaniata de un picior in pronatie. Desi stresul de inversie este redus mult, intinderea ligamentului sindesmotic, a maleolei mediale si a structurilor ligamentare deltoide mediale reprezinta marele dezavantaj.
In timpul ambulatie normale, articulatia gleznei sustine de 3-5 ori greutatea corpului. Acest factor creste de citeva ori in timpul alergatului si a sariturilor. Cum greutatea este aplicata pe calcii, fibula coboara pentru a creste stabilitatea articulara.
Copiii si adolescentii au cele mai multe luxatii ale gleznei.
Sunt descrise 4 tipuri de luxatii ale gleznei: posterioara, laterala, anterioara si superioara.
Scanarea CT poate fi recomandata pentru evaluarea structurilor osoase, a fracturilor ascunse si a aliniamentelor.
La pacientii cu afectare neurovasculara evidenta sau completa se va efectua reducerea inainte de radiografii. Reducerea prompta este importanta in scaderea riscului complicatiilor legate de compromiterea neurovasculara.
Reducerea este realizata cu genunchiul in flexie pentru a scadea tensiunea in tendonul lui Achille. Cu o mina pe calcii si cealalta pe fata anterioara a piciorului, se aplica tractiunea in timp ce se mentine contratractiunea pe genunchi. Prinderea tendonului tibial posterior poate determina o luxatie ireductibila.
Anestezia include blocul Bier, blocul spinal, sedarea constienta cu narcotice si/sau benzodiazepine sau anestezia generala. Se prefera blocul Bier datorita eficacitatii si a riscului scazut, desi timpul poate sa nu il permita in cazurile de compromitere vasculara. O tehnica descrisa este blocul hematomului (injectia anestezicului local intra-articular in hematomul asociat fracturii).
Se vor administra opioide intravenoase pentru a face pacientul confortabil, mai ales daca tractiunea este aplicata pentru a reduce luxatia in drum spre spital. Si benzodiazepinele intravenoase reprezinta o alternativa.
Reducerea precoce este esentiala deoarece intirzierea tratamentului poate creste riscul de compromitere neurovasculara sau distrugere a cartilajului articular. La pacientii cu afectare vasculara se va efectua reducerea inainte de examenul radiologic.
Radiografiile postreducere trebuie sa confirme alinierea corecta a articulatiei. Controlul adecvat al durerii este important in ingrijirea pacientului in urgente.
Luxatiile gleznei sunt prin definitie instabile datorita rupturii asociate a ligamentelor lateral sau medial sau a sindesmozei tibiofibulare. Acestea necesita un consult imediat ortopedic pentru interventie chirurgicala care poate implica fixarea interna sau externa a fracturilor si repararea leziunilor capsulare sau ligamentare.
Dupa reducerea luxatiei, pacientul va purta o orteza a piciorului, initial fara sprijin si sustinere a greutatii cu orteza scurta sau lunga a piciorului intre 4-6 saptamini. Metoda de imobilizare va fi aleasa cu grija avind in vedere edemul piciorului.
Glezna este o articulatie in forma unica de sa modificata, care alaturi de articulatia subtalara permite o serie de miscari in mai multe planuri fizice pentru mentinerea echilibrului. Functia complexa a gleznei ca structura pivotanta pozitionata pentru a sustine aproape intreaga greutate a corpului o face vulnerabila la forte traumatice majore.
Luxatia anterioara a talusului este cea mai frecventa forma de luxatie a gleznei, desi au fost descrise si luxatia mediala, anterioara, laterala si superioara.
Persoanele la risc de luxatie de glezna sunt cele cu istoric anterior de fractura de glezna, intinderi de glezna, slabiciunea muschilor peroneali, hipoplazie maleolara sau laxitate maleolara cum se intimpla in sindromul Ehlers Danlos si alte patologii ale tesutului conjunctiv.
O luxatie a gleznei necesita o inalta forta traumatica exercitata adesea in coliziunile vehicolelor sau anumite sporturi care implica sariturile. Medicul trebuie astfel sa examineze pacientul pentru a detecta si alte leziuni asociate. Energia traumatismului forteaza glezna intr-o pozitie de flexie plantara sau loveste glezna cind este deja in repaus cu flexie plantara. In flexia plantara toate ligamentele gleznei sunt intinse, fiind mult mai succeptibile la esec.
Ruptura structurilor capsulare ale gleznei este adesea severa, iar riscul de infectie secundara a plagii deschise este semnificativ, totusi reducerea prompta si debridarea chirurgicala conduc la recuperare functionala excelenta.
Recunoasterea si reducerea precoce a gleznei luxate sunt esentiale, deoarece reducerea tardiva poate conduce la pierderea mobilitatii si morbiditate crescuta.
Mecanism fiziopatologic
Articulatia gleznei este construita pentru un echilibru intre stabilitate si flexibilitate, mai ales cea din urma. Stabilitatea articulatiei este realizata prin articularea strinsa a talusului cu tibia si fibula. Forma de amortizare a fortelor creste si mai mult stabilitatea configuratiei.Talusul este de forma trapezoida, cu latimea mai mare anterior si mai ingusta posterior. Pe masura ce articulatia se misca in flexie plantara, talusul devine si mai ingust, cu o stabilitate scazuta. Este important de stiut ca flexia plantara este normal in conjunctie cu planta in pozitie de supinatie. De aceea, desi planta si mai ales articulatia subtalara, se afla intr-o pozitie stabila, cu toate oasele tarsiene mici suprapuse, glezna ramine vulnerabila la intinderea prin inversiune si leziuni secundare.
Invers, dorsiflexia talusului in articulatia gleznei este de obicei acompaniata de un picior in pronatie. Desi stresul de inversie este redus mult, intinderea ligamentului sindesmotic, a maleolei mediale si a structurilor ligamentare deltoide mediale reprezinta marele dezavantaj.
In timpul ambulatie normale, articulatia gleznei sustine de 3-5 ori greutatea corpului. Acest factor creste de citeva ori in timpul alergatului si a sariturilor. Cum greutatea este aplicata pe calcii, fibula coboara pentru a creste stabilitatea articulara.
Semne si simptome
Epidemiologie
Luxatiile de glezna sunt observate mai ales la barbatii tineri fata de alte grupuri, fiind probabil asociata riscului crescut in general pentru evenimente traumatice la acesti pacienti. Femeile in postmenopauza sunt de asemenea la risc crescut de fracturi asociate. Cresterea riscului de fractura este legata probabil de modificarile osteoporotice in acest subgrup de pacienti.Copiii si adolescentii au cele mai multe luxatii ale gleznei.
Istoric medical
O anamneza detaliata asupra mecanismului leziunii ajuta la prezicerea tipului de leziuni asteptate. Mai mult, o intelegere a mecanismelor lezionale ajuta tratamentul, deoarece este necesara o forta opusa in reducerea articulatiei. Datorita stabilitatii inerente a articulatiei gleznei si a tendoanelor si ligamentelor adiacente, luxatiile sunt cel mai adesea cauzate de traumatisme de inalta energie care determina flexie plantara a gleznei combinata cu inversie sau eversie a piciorului.Sunt descrise 4 tipuri de luxatii ale gleznei: posterioara, laterala, anterioara si superioara.
- Luxatia posterioara. O luxatie posterioara este cel mai intilnit tip de luxatie. Talusul se misca in directie posterioara fata de tibia distala pe masura ce forta impinge piciorul in spate. Talusul mai lat anterior balanseaza posterior, determinind largirea fortata a articulatiei. Luxatia este acompaniata fie de o ruptura a sindesmozei tibiofibulare, fie de o fractura a maleolei laterale. Este intilnita adesea cind glezna este flexata plantar.
- Luxatia anterioara. Luxatiile anterioare apar prin fortarea piciorului anterior in articulatia gleznei. Apar de obicei cind piciorul este fixat si se aplica o forta posterioara tibiei sau prin dorsiflexie fortata.
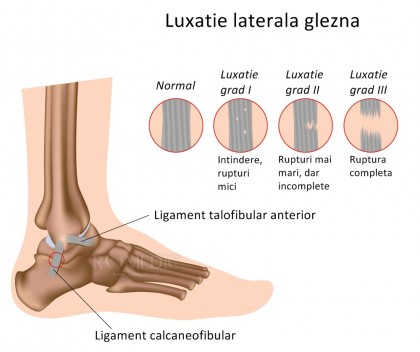
- Luxatia laterala. Aceasta luxatie apare prin inversia fortata, eversia sau rotatia interna sau externa a gleznei. Sunt leziuni asociate uniform cu fracturi ale ambelor maleole sau a fibulei distale.
- Luxatia superioara. Diastaza apare cind o forta impinge talusul inainte, fiind rezultatul unei caderi de la inaltime. In astfel de cazuri, pacientul trebuie evaluat atent pentru a descoperi traumatisme concomitente ale coloanei si fractura calcaneului.
Examen fizic
Inspectia gleznei arata edem semnificativ cu deformare variind de la imperceptibila pina la evidenta. Fisurarea pielii deasupra maleolelor poate fi observata. Palparea articulatiei arata sensibilitate dureroasa de-a lungul liniei articulare, corespunzind zonelor de ruptura capsulara sau ligamentara. In cazurile care asociaza si fracturi pot fi descrise sensibilitatea si deformarea.Mortalitate si morbiditate
Fracturile asociate sunt regula decit exceptia in luxatia gleznei. Ruptura ligamentara variaza in functie de tipul de luxatie. Leziunile neurovasculare sunt cele mai periculoase. Compromiterea axului vascular poate determina complicatii avasculare ale talusului, pierderea permanenta a sensibilitatii cutanate sau leziuni ale nervilor cu necroza tisulara a extremitatii si gangrena daca nu este redus precoce. Pielea afectata poate suferi de necroza ischemica.Complicatii
Complicatiile luxatiei gleznei pot cuprinde urmatoarele:- nonuniunea sau maluniunea
- sinostoza, leziunile cartilaginoase
- prinderea tendonului tibial posterior sau a unui fragment fracturat
- fracturile osteocondrale ale domului talar
- redoarea articulara si diminuarea mobilitatii
- leziuni arteriale (tibiale anterioare si posterioare, peroneale)
- sindrom de compartiment.
Diagnostic
Studii imagistice
Examinarea radiografica de rutina a gleznei cuprinde incidentele anteroposterioare, laterale si oblica cu rotatie interna la 10-20 de grade. Aceasta incidenta plaseaza maleolele mediala si laterala in acelasi plan orizontal, permitind o vizualizare optima a planseului tibial si a domului talar. Este importanta realizarea unor radiografii prereducere si postreducere ale piciorului.Scanarea CT poate fi recomandata pentru evaluarea structurilor osoase, a fracturilor ascunse si a aliniamentelor.
Proceduri efectuate
Reducerea articulatiei glezneiLa pacientii cu afectare neurovasculara evidenta sau completa se va efectua reducerea inainte de radiografii. Reducerea prompta este importanta in scaderea riscului complicatiilor legate de compromiterea neurovasculara.
Reducerea este realizata cu genunchiul in flexie pentru a scadea tensiunea in tendonul lui Achille. Cu o mina pe calcii si cealalta pe fata anterioara a piciorului, se aplica tractiunea in timp ce se mentine contratractiunea pe genunchi. Prinderea tendonului tibial posterior poate determina o luxatie ireductibila.
Anestezia include blocul Bier, blocul spinal, sedarea constienta cu narcotice si/sau benzodiazepine sau anestezia generala. Se prefera blocul Bier datorita eficacitatii si a riscului scazut, desi timpul poate sa nu il permita in cazurile de compromitere vasculara. O tehnica descrisa este blocul hematomului (injectia anestezicului local intra-articular in hematomul asociat fracturii).
Tratament
Personalul medical trebuie sa imobilizeze articulatia dupa procedura standard pentru traumatismul extremitatilor. Daca se identifica afectarea neurovasculara in cimpul examinator, cu picior palid, insensibil, fara puls si rece, articulatia trebuie realiniata daca timpul de transport nu este scurt. Realinierea se realizeaza prin tractiune in linie cu contratractiune. Tractiunea trebuie mentinuta in drum spre spital.Se vor administra opioide intravenoase pentru a face pacientul confortabil, mai ales daca tractiunea este aplicata pentru a reduce luxatia in drum spre spital. Si benzodiazepinele intravenoase reprezinta o alternativa.
Reducerea precoce este esentiala deoarece intirzierea tratamentului poate creste riscul de compromitere neurovasculara sau distrugere a cartilajului articular. La pacientii cu afectare vasculara se va efectua reducerea inainte de examenul radiologic.
Radiografiile postreducere trebuie sa confirme alinierea corecta a articulatiei. Controlul adecvat al durerii este important in ingrijirea pacientului in urgente.
Luxatiile gleznei sunt prin definitie instabile datorita rupturii asociate a ligamentelor lateral sau medial sau a sindesmozei tibiofibulare. Acestea necesita un consult imediat ortopedic pentru interventie chirurgicala care poate implica fixarea interna sau externa a fracturilor si repararea leziunilor capsulare sau ligamentare.
Dupa reducerea luxatiei, pacientul va purta o orteza a piciorului, initial fara sprijin si sustinere a greutatii cu orteza scurta sau lunga a piciorului intre 4-6 saptamini. Metoda de imobilizare va fi aleasa cu grija avind in vedere edemul piciorului.
Luxatia ireductibila
Fragmentele osoase, ligamentele capsulare si tendoanele rupte, cit si corpii straini se pot interpune in spatiul articular anatomic facind reducerea imposibila. Incercarile fortate repetate de reducere pot cauza alte leziuni ale tesuturilor moi si fracturi iatrogene si pot converti o leziune inchisa in una deschisa daca pielea din jurul gleznei se rupe.Interventia chirurgicala
Interventia chirurgicala trebuie luata in considerare in urmatoarele situatii:- esecul de a reduce luxatia dupa 2-3 incercari in conditii optime
- tensiune crescuta sau intinderea pielii intr-o leziune inchisa in timpul incercarii de reducere
- prezenta altor fracturi sau luxatia subtalara demonstrate pe radiografie, intr-o leziune intacta neurovascular
- amputatia piciorului distal de leziune.
Transformarea unei leziuni inchise in una deschisa
In timpul reducerii inchise, daca pielea de deasupra articulatiei se rupe (mai ales maleolar), leziunea a fost transformata in una deschisa. Se va efectua profilaxia tetanosului si tratamentul antibiotic. Daca este necesar, plaga va fi debridata chirurgical.Prognostic
Glezna luxata nu va reveni la functia anatomica premorbida. Cantitatea de forta si nivelul rupturii capsulare necesare pentru a luxa articulatia stabila determina leziuni semnificative cu efecte de durata. Intr-o masura limitata, interventia prompta poate reduce riscul complicatiilor.Din Biblioteca medicală vă mai recomandăm:
Din Ghidul de sănătate v-ar putea interesa și:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Dureri - sensibilitate tibie
- Radiografii cu o fractura bimaleolara glezna dreapta
- 25 ani, dureri articulare insuportabile noaptea, umflaturi, roseata
- Echivalenta de fractura cu luxatie postero externa picior drept si diastazis tibioperonier
- Umflaturi pe glezne
- Fractura peroneu
- In timp ce coboram scarile al calcat intr-o parte
- Dureri la glezna cand merg
- Durere glezna
- Ajutați-mă, am căzut pe gheață şi m-am lovit la picior