Tuberculoza (TBC)
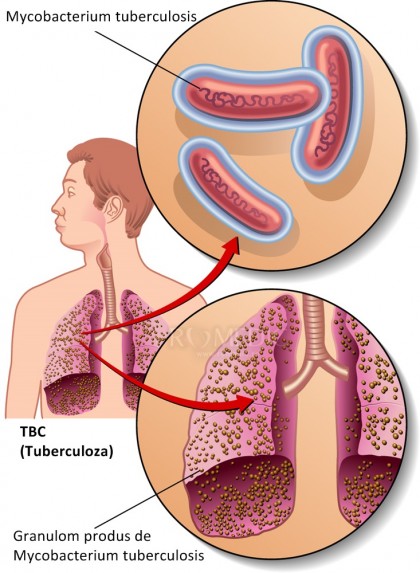
Tuberculoza (TBC) este o boală infecțioasă produsă în majoritatea cazurilor de Mycobacterium tuberculosis, numit și bacilul Koch. Un alt bacil din clasa mycobacteriilor, care poate determina tuberculoză la om, este Mycobacterium bovis. De regulă, infecția afectează plămânii, este curabilă și poate fi prevenită. [1], [2], [3]
Transmiterea infecției se realizează prin intermediul aerului, atunci când o persoană infectată strănută, tușește sau scuipă spre un individ sănătos. Este necesară doar o cantitate mică de germeni și de un organism cu un sistem imunitar slăbit pentru ca infecția să se poată transmite. În ceea ce privește infectarea cu Mycobacterium bovis, acesta se transmite prin intermediul laptelui de vacă nepasteurizat. Chiar și așa, modul de transmitere al infecției nu este unul facil. [1], [2], [3]
În 2015, 10,4 milioane de oameni s-au îmbolnăvit de tuberculoză, iar 1,8 milioane au decedat din această cauză. 95% dintre cazurile de decese au fost raportate în zonele cu posibilități economice moderate sau reduse. În rândul copiilor, un milion dintre aceștia s-au îmbolnăvit de TBC, iar dintre ei 180 000 au decedat. Nu este de exclus nici faptul că reprezintă o cauză importantă de deces în rândul persoanelor bolnave de HIV. O problemă ce trebuie luată în calcul este aceea că 480 000 de oameni au dezvoltat toleranță la medicamentele utilizate pentru tratarea bolii. [1], [4], [5]
În România, în 2014, statisticile indicau o frecvență foarte crescută a cazurilor de tuberculoză, una dintre cele mai mari din Europa. [4]
Persoanele care prezintă un risc crescut de producere a bolii sunt în general cele care se găsesc în perioada activă de muncă. Nu există o pondere în privința riscului pentru diversele grupe de vârstă. [1]
Există două forme de manifestare a infecției cu bacilul Koch: forma latentă a bolii și forma activă. 1/3 din populația lumii suferă de TBC latent, adică indivizii din această categorie sunt infectați, însă nu au simptomele caracteristice și nici nu pot transmite boala. Aceată realitate se explică prin faptul că sistemul lor imunitar îi protejează de activarea infecției. Riscul de activare a germenului este de 20-30% pentru toată viața și este mai mare la persoanele cu o imunitate compromisă: infecția cu virusul HIV, malnutriția, diabetul sau fumătorii. Aproximativ 10% dintre pacienții cu infecție latentă dezvoltă boala în primul sau în al doilea an de la diagnosticare. [1], [2], [5], [6]
Cum acționează boala
De la o persoană infectată, bacilul Koch se transmite unui individ sănătos prin tuse, strănut, scuipat, poate chiar vorbit. În felul acesta, bacteria preluată se cantonează la nivel pulmonar și începe să se dezvolte, din cauză că sistemul imunitar nu reușește să lupte cu infecția. Debutul poate fi la câteva zile sau săptămâni de la infectare. Mecanismul de acțiune descris este mai frecvent în rândul persoanelor cu un sistem imunitar precar (infecția HIV/SIDA, tratament chimiterapic sau copii sub 5 ani). [2]
La indivizii cu un sistem imunitar integru, tuberculoza se poate dezvolta după luni sau ani de la infecția inițială, factorul generator fiind, de asemenea, scăderea capacității de apărare a organismului. Infecția activă presupune multiplicarea și atacul bacteriei asupra plămânilor sau a altor părți ale organismului: ganglioni limfatici, oase, rinichi, creier, măduva spinării, sistem genito-urinar, coloană vertebrală. Totodată, de la nivelul plămânilor bacteria poate migra, prin intermediul sângelui sau al limfei spre diferite părți ale corpului. [2], [6]
Când trebuie să banuiești că ai această afecțiune
Principalii factori de risc în transmiterea infecției sunt reprezentați de contactul direct și prelungit cu o persoană infectată. Această situație este întâlnită frecvent la:- familiile și prietenii unor bolnavi cu TBC;
- persoanele care au migrat din zonele unde tuberculoza este o afecțiune endemică;
- persoane din grupuri cu risc major de transmitere a infecției cu bacilul Koch (indivizi fără adăpost, utilizatori de droguri injectabile, infectați HIV);
- personalul din centrele unde se tratează această afecțiune sau unde ajung persoanele infectate care nu știu că suferă de tuberculoză (spitale, sanatorii de specialitate, adăposturi pentru nevoiași, case de ajutor social, centre pentru persoanele infectate cu HIV). [2], [7]
Din categoria celor cu infecție TBC latentă la care boala se poate activa fac parte:
- bebelușii sau copii cu vârste mici;
- indivizii cu boli cronice: diabet sau boli renale;
- persoanele diagnosticate cu HIV/SIDA;
- persoanele cu transplant;
- bolanvii de cancer aflați sub tratament cu chimioterapice;
- indivizii care suferă și primesc tratamente specifice pentru boli autoimune: artrită reumatoidă, boala Crohn;
- malnutriție;
- cancere la nivelul capului și al gâtului;
- persoanele cu diabet zaharat. [2], [7]
Boala nu se transmite prin:
- strângeri de mână;
- împărțirea hranei sau a băuturilor;
- atingerea lenjeriei de pat sau a colacului de toaletă;
- folosirea aceleași periuțe de dinți;
- sărut. [7]
Contagiozitatea bolii este crescută dacă bacilul Koch se cantonează la nivel pulmonar sau la nivelul laringelui. Riscul de contagiozitate este aproape nul dacă infecția apare în alte părți ale corpului. [6], [7]
Când te duci la medic
Indivizii cu infecție latenă pot fi asimptomatici. Însă, reacția cutanată la tuberculină și testele de sânge pentru detecția bacteriei vor fi pozitive. În cazul în care acești indivizi aleg să nu primească tratamentul preventiv adecvat, pot dezvolta forma activă de boală. Cu toate acestea, multe persoane cu infecție latentă nu vor dezvolta niciodată boala. [7]
Chiar și tuberculoza activă se dezvoltă lent, fapt ce conduce la scurgerea unei perioade mai lungi de persistență a simptomelor până ca boala să devină manifestă. [6]
Simptomele inițiale ale bolii active sunt reprezentate de:
- tuse persistentă (durată mai mare de 3 săptămâni), productivă, uneori hemoragică;
- respirație urât mirositoare pentru o perioadă mai lungă de 3 săptămâni;
- senzație progresivă de sufocare;
- ferbă și frisoane;
- dureri toracice;
- slăbiciune musculară;
- transpirații nocturne;
- pierderea apetitului alimentar;
- scădere ponderală. [1], [2], [6]
Simptomele mai pot include: ganglioni limfatici de dimensiuni crescute, dureri abdominale, durerea și imobilizarea articulațiilor prinse, confuzie, cefalee persistentă, convulsii. De asemenea, în funcție de organul interesat, pot fi asociate și alte semne și simptome ale deteriorării acestuia. [2], [6]
Persoanele care nu știu că suferă de această boală pot răspândi infecția la alte 10-15 persoane sănătoase pe parcursul unui an, dacă au contacte apropiate cu aceștia. Astfel, este necesară o conviețuire de lungă durată cu o persoană infectată și cu formă activă de boală pentru a se produce boala. Riscurile cele mai mari de răspândire sunt între membri familiei, prieteni apropiați, persoane care lucrează sau locuiesc împreună. Posibilitatea de transmitere a bolii este mai mare în spațiile închise. [1], [2]
Fără tratamentul adecvat, o proporție mare dintre cei cu forme active de boală vor deceda. Statisticile indică un risc de 45% dintre cei fără HIV și aproape toți care sunt infectați și cu HIV. [1]
La copil, din cauza simptomelor nespecifice și a dificultății de diagnosticare a bolii, revelarea acesteia este o procedură dificilă. Riscul cel mai crescut de contactare al bolii este la vârste mai mici de 4 ani. În absența tratamentului, debutul bolii este, de regulă, la 2 ani de la primirea diagnosticului. În 20-30% din cazuri, tuberculoza la copil este extrapulmonară. [3]
În privința simptomelor tuberculozei pulmonare la copil, acestea sunt: tusea cronică mai mult de 21 de zile, febra, pierderea în greutate sau oprirea creșterii. [3]
La ce medic să te adresezi și la ce să te aștepți
Medicul care se ocupă cu diagnosticul și tratarea tuberculozei este medicul pneumolog sau medicul pneumolog pediatru. Acesta va discuta cu pacientul pentru a vedea dacă sunt prezenți factorii de risc pentru contactarea bacilului Koch. Ulterior, va face o examinare fizică a pacientului și va dispune efectuarea anumitor investigații pentru a pune în evidență prezența infecției. Tot medicul pneumolog va recomanda tratamentul în vederea tratării afecțiunii și poate apela la consulturi intedisciplinare în cazul în care pacientul prezintă comorbidități.Cum se pune în general diagnosticul
De-a lungul timpului s-au dezvoltat mai multe tehnici pentru a detecta prezența bacilului Koch. Una dintre ele este însămânțarea pe medii de cultură a sputei pacientului sau a lavajului bronhoalveolar. Pe lângă faptul că se dezvoltă foarte greu (aproximativ 60 de zile), prin această metodă nu poate fi determinată rezistența la medicație. Ulterior, au apărut testele sangvine de detecție rapidă a bacteriei, care, în plus, pot detecta sensibilitatea la rifampicină, unul dintre tuberculostaticele de primă linie. Testul pune diagnosticul în două ore și evaluează, indirect, răspunsul sistemului imunitar la prezența bacilului Koch. Există și teste mai costisitoare care diagnostichează formele rezistente la medicație și infecția asociată cu virusul HIV. Infecția este mai dificil de diagnosticat la copii, unde doar testul rapid poate avea veridicitate. [1], [2]. [5]
O procedură care poate indica existența infecției este reprezentată de intradermoreacția la tuberculină (IDR la tuberculină). Aceasta implică efectuarea unei injecții subcutanate cu tuberculină. Persoana revine la spital după 48-72 de ore pentru ca specialistul să verifice dacă a apărut o umflătură sau o îngroșare a pielii la locul injectării. Se va face o măsurătoare a ariei respective și, în funcție de dimensiunile acesteia, se va stabili dacă testul este negativ sau pozitiv. [2], [4], [5]
Radiografia pulmonară, în contextul clinic detaliat în secțiunea precedentă și în funcție de testele specifice detaliate în aceasta, poate stabili diagnosticul prin afectarea pulmonară caracteristică. Examenul sputei (frotiu, culturi) poate fi de ajutor. [2], [6]
Pentru tuberculoza extrapulmonară se poate recurge la metode diagnostice de tipul: CT, RMN, ecografie, endoscopie, teste de urină, biopsie, puncție lombară. [6]
În cazul persoanele diagnosticate cu TBC latentă, coinfecția cu HIV este principalul factor de risc al precipitării activării infecției. Astfel, testele de identificare a virusului HIV sunt recomandate în cazul suspiciunii acestui diagnostic. [7]
Ce trebuie să știi despre tratament
Infecția latentă
Pentru a preveni riscul de activare a bolii, la persoanele cu teste diagnostice pozitive pentru contactarea tuberculozei se recomandă mai multe forme de terapie. Dintre acestea merită a fi menționate:
- administrarea de izoniazidă pentru o perioadă de 9 luni: zilnic (în sarcină, la pacienții cu infecție HIV, copii între 2-11 ani) sau la 2 săptămâni (în sarcină); din cauza efectelor adverse asupra nervilor periferici, se recomandă asocierea de suplimente pe bază de calciu și vitamina B6;
- izoniazidă pe o perioadă de 6 luni;
- izoniazidă și rifampicină timp de 3 luni, o dată pe săptămână;
- rifampicină, zilnic timp de 4 luni. [7]
Infecția activă
Este foarte important ca persoanele cu această formă de infecție să fie tratate, să finalizeze tratamentul și să ia medicamentele așa cum li s-a prescris. [7]
Tratamentul presupune o cură cuprinsă între 6-12 luni cu tuberculostatice, majoritatea cazurilor fiind curabile dacă medicația este luată corespunzător. Inițierea terapiei se va începe în spital, sub observație medicală, pentru o perioadă scurtă de timp. Ulterior, continuarea tratamentului se va face de către pacient acasă. La câteva săptămâni de la debutul tratamentului, sub administrarea zilnică corespunzătoare, riscul de transmitere a bacilului Koch va fi din ce în ce mai redus. În egală măsură, după 2 săptămâni de tratament, pacientul va constata o îmbunătățire a stării de sănătate. [1], [2], [7]
Tuberculostaticele de primă linie sunt reprezentate de: izoniazidă, rifampicină, pirazinamidă, etambutol. Acestea se administrează după scheme specifice. Tuberculostaticele de linia a II-a se vor recomanda în cazul tuberculozei rezistente la tratament, iar din această categorie fac parte: amikacina, kanamicina, capreomicina și fluoroquinolonele. [6]
Pentru formele de tuberculoză extrapulmonară, tratamentul este, de obicei, același. O observație trebuie avută în privința afectării cerebrale sau a pericardului (foița care învelește inima): înaintea inițierii tratamentului tuberculostatic, se va administra un corticosteroid (prednisolon) pentru câteva săptămâni. [5], [6]
Fiind vorba despre o schemă complexă de asociere a medicației tuberculostatice și despre o formă intensivă de tratament, apar efectele adverse ale medicației. La modul general, dintre cele mai comune se pot menționa: scăderea poftei de mâncare, tulburări digestive (greață, vărsături), icter, febră pentru trei sau mai multe zile, dureri abdominale, furnicături în degete, erupții cutanate, dureri articulare, amețeală, modficări de vedere, tulburări de auz. [2], [6]
Coinfecția HIV și TBC
Regimul de tratament se va recomanda pentru minimum 6 luni și presupune administrarea, intensiv, timp de 2 luni, a tuturor celor 4 tuberculostatice de prima linie, iar pentru următoarele 4 luni se va oferi numai izoniazidă și rifampicină. În privința terapiei antiretrovirale, aceasta trebuie începută chiar de la apariția simptomelor de tuberculoză. Rifampicina poate fi înlocuită cu rifabutină la pacineții diagnosticați cu HIV, pentru că are mai puține interacțiuni cu medicație antivirală. [7]
Este important pentru vindecare ca tratamentul să fie menținut. Oprirea medicației înainte de timpul necesar acțiunii acesteia conduce la creșterea rezistenței bacteriei. Este important să se țină cont de faptul că medicamentele antituberculoase trebuie administrate zilnic, preferabil la aceeși oră. De asemenea, este bine ca pacientul să întrebe medicul ce este de făcut dacă a uitat să-și ia tratamentul într-o zi. [2], [6]
Dietă și mod de viață
Mod de viață
Obiectivele strategiilor de prevenție a tuberculozei presupun:
- oprirea transmiterii interumane a infecției prin: identificarea persoanelor cu tuberculoză și administrarea corespunzătoare a tratamentului medicamentos;
- oprirea dezvoltării bolii la indivizii cu TBC latentă;
- pasteurizarea laptelui pentru a se evita transmiterea infecției tuberculoase de origine bovină;
- constituirea unor programe naționale de imunizare prin vaccin BCG;
- educația cu privire la riscurile de transmitere a bolii. [3]
Necesitatea prevenției domină în rândul persoanelor care se află la risc crescut de producere a bolii. Aceasta presupune:
- administrarea de izoniazidă pentru o perioadă de 6-9 luni;
- vaccinul BCG (bacil Calemtte-Guerin);
- testarea IDR (intradermoreacție) la tuberculină;
- test rapid de sânge (IGRA-IFNγ release assay). [2], [6]
Persoana care se află sub tratament pentru tuberculoză trebuie să se îngrijească de câteva aspecte importante:
- schema de tratament va fi urmărită după cum a fost indicat de medicul curant;
- este important ca persoana să-și acopere gura atunci când tușește, strănută, râde și, ulterior, șervetul va trebui aruncat;
- nu trebuie să iasă în colectivitate până nu primește avizul medicului, iar contactul interuman trebuie redus cât mai mult cu putință (astfel, persoana va trebui să doarmă într-o cameră separată);
- încăperea în care stă persoana bolnavă va trebui aerisită în permanență. [2]
În cazul copiilor, prevenția bolii se va face prin:
- vaccinarea BCG;
- tratarea adulților cu tuberculoză. [3]
Comunitatea trebuie informată că, de obicei, un copil cu tuberculoză nu va transmite mai departe infecția. [3]
Dieta
La cei diagnosticați cu TBC, malnutriția este o problemă reală. Deficitul proteic este în detrimentul pacientului, deoarece împiedică abilitățile organismului de a lupta cu infecția. În cadrul bolii, sunt frecvent întâlnite deficite de micronutrienți. Astfel, dieta echilibrată reprezintă un deziderat pentru a furniza corpului substanțele de care are nevoie pentru a lupta cu infecția cu bacilul Koch. Un aspect important legat de dietă este acela că alcoolul ar trebui evitat în cursul tratamentului. [8]
În privința dietei, recomandările sunt:
- consumul variat de fructe și legume în limita a 2000 de cal pe zi;
- consumul zilnic de cereale integrale;
- consumul zilnic de lactate pasteurizate. [8]
Grăsimile reprezintă aproximativ 20-35% din calorii și ar trebui luate din fructe, legume sau uleiuri: ulei de pește, nuci, uleiuri vegetale. Se poate apela și la forme degresate de produse lactate sau carne. Mai puțin de 10% ar trebui să fie reprezentate de grăsimile saturate și mai puțin de 300 mg/zi de colesterol. [5], [8]
Carbohidrații ar trebui obținuți din fructe bogate în fibre, legume sau cereale integrale. De asemenea, se pot recomanda și băuturile cu un conținut caloric redus. [8]
Proteinele ar trebui să provină din surse degresate (carne preparată la cuptor, fiartă sau grill). Alimentele preferate pentru a susține necesarul proteic sunt: peștele, fasolea, nucile, semințele. [8]
În privința sării, nu ar trebui consumate mai mult de 2 g/zi (aproximativ 1 linguriță de sare). La polul opus, consumul de alimente bogate în potasiu este indicat, atât timp cât nu există contraindicații (spre exemplu, insuficiența renală cronică). [8]
Concluzii – de reținut
- Tuberculoza este o boală infecțioasă produsă, de regulă, de Mycobacterium tuberculosis (bacilul Koch).
- În țările în curs de dezvoltare, printre care și România, reprezintă o problemă importantă de sănătate publică.
- Bacteria se transmite de la un bolnav infectat pe cale aeriană, prin tuse și strănut, iar contagiozitatea cea mai mare apare în cazul TBC pulmonar.
- Semnele și simptomele sunt: tusea persistentă pentru o perioadă mai lungă de 3 săptămâni; scăderea ponderală; senzația de oboseală; transpirațiile nocturne; febra persistentă.
- Medicul care se ocupă cu diagnosticul și tratarea tuberculozei este medicul pneumolog.
- Pentru detecția bacilului Koch se folosesc: testele rapide de sănge, IDR la tuberculină, radiografia pulmonară; culturile bacteriene din spută sau lavaj bronhoalveolar.
- Tratamentul tuberculozei se face cu medicamente tuberculostatice, medicația de primă linie fiind reprezentată de: izoniazidă, rifampicină, etambutol și pirazinamidă.
[2] Tuberculosis - https://www.lung.org/lung-health-and-diseases/lung-disease-lookup/tuberculosis/learn-about-tuberculosis.html
[3] TB Prevention – Vaccine, drug treatment, isolation - https://www.tbfacts.org/tb-prevention/
[4] Tuberculosis - https://ecdc.europa.eu/en/healthtopics/Tuberculosis/Pages/index.aspx
[5] Tuberculosis (TB) - https://www.niaid.nih.gov/diseases-conditions/tuberculosis-tb
[6] Tuberculosis (TB) - https://www.nhs.uk/Conditions/Tuberculosis/Pages/Introduction.aspx
[7] Tuberculosis (TB) - https://www.cdc.gov/tb/
[8] Dietary Tips for Tuberculosis Patients - https://www.netwellness.org/healthtopics/tuberculosis/tbdiet.cfm
Copyright ROmedic: Articolul se află sub protecția drepturilor de autor. Reproducerea, chiar și parțială, este interzisă!
- Ajutor!ce sa fie? plamanii, bronhiile, astm, tbc?
- Tuberculoza
- Ce analize ar trebui facute in caz de recidiva tbc renal?
- Vreau sa scap de tuberculoza, va rog ajutati-ma!
- Urgent.nu stiu daca am TBC
- Miscare si dieta... Este indicata o cura de slabire dupa TBC?
- Pleurezie nelamurire tbc
- TBC la gradinita
- Tratament tbc... plimbari pe faleza, sport?
- Ameteli 2 ani din cauza unui tratament gresit TBC.