Boala inflamatorie pelvina - BIP
Autor: Istratie Elena-Bianca
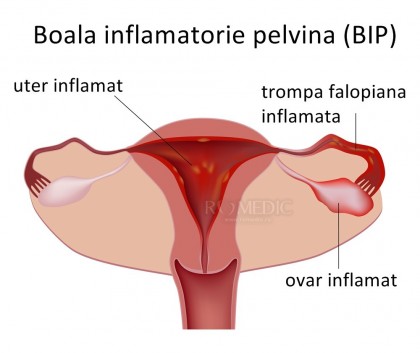
Boala inflamatorie pelvina (BIP) reprezinta un grup de afectiuni, endometrita (infectia mucoasei uterine), salpingita (infectie localizata la nivelul anexelor aparatului genital feminin) sau peritonita pelvina, toate acestea rezultand in urma ascensionarii infectiei, avand ca punct de plecare o cervicita mucopurulenta (gonococica sau chlamidiana) sau o vaginoza bacteriana. Boala infalmatorie pelvina apare mai ales la adolescente si la femeile tinere, active sexual, infectia fiind transmisa prin contact sexual.
Manifestarile clinice variaza de la cazuri usoare pana la cazuri severe, complicate cu peritonita sau abces tubo-ovarian.
Boala trebuie abordata cu seriozitate, deoarece chiar si formele cu manifestari subclinice pot fi urmate de infertililate (datorita afectarii trompelor uterine) sau de cresterea riscului de sarcina ectopica (sarcina ce evolueaza intr-o alta zona decat cea normala, uterina).
Pentru diagnosticul diferential a durerilor abdominale, aparute la o femeie tanara, se va lua in considerare inclusiv boala inflamatorie pelvina.
Agentul patogen cel mai frecvent implicat in aparitia BIP, este C.trachomatis; numarul cazurilor determinate de N.gonorrhoeae este in continua scadere.
Testele screening (de depistare rapida) a infectiei cu chlamidii, vor conduce la scaderea incidentei BIP de origine chlamidiana. De asemenea, aparitia BIP este favorizata de istalarea unui dispozitiv intrauterin sau de existenta unui avort sau a unei nasteri in antecedentele recente. Spalaturile vaginale (pentru igiena intima sau cu caracter curativ), detemina distrugerea florei normale, reprezentata de Lactobacillus producator de hidrogen peroxid, cu posibilitatea colonizarii anormale a mucoasei vaginale si aparitia BIP. De aceea, se vor evita spalaturile vaginale a caror eficienta nu a fost cert demonstrata in tratarea unor afectiuni.
Boala inflamtorie pelvina cuprinde un spectru larg de infectii ale tractului genital superior cum sunt endometrita, salpingita, abces tuboovarian si peritonita pelvina. Boala inflamatorie pelvina acuta este determinata de ascensionarea germenilor (cei mai frecventi germeni implicate fiind chlamidia trachomatis si Neisseria gonorrhoeae) de la nivelul vaginului sau endocervixului spre endometru, tubele uterine si spre structurile adicente. Salpingita acuta este cea mai importanta dintre afectiunile pelvine datorita impactului asupra fertilitatii.
Boala inflamatorie pelvina este una dintre cele mai importante si frecvente infectii care poate aparea la o femeie tanara nulipara de varsta reproductiva si ramane o problema de sanatate publica. Este cea mai importanta complicatie a infectiilor transmise pe cale sexuala la femei.
Femeile cu boala inflamatorie pelvina au risc crescute de a dezvolta sechele pe termen lung, cum sunt infertilitate de cauza tubala, sarcina ectopica, durere pelvina cronica si boala inflamatorie pelvina recurenta. Costurile anuale investite pentru boala inflamatorie pelvina si complicatiile ei in SUA sunt de 2 bilioane de dolari, peste 770 000 de cazuri de boala inflamatorie pelvina fiind diagnosticate in fiecare an.
In trecut s-a crezut ca afectiune are etiologie monomicrobiana, germenele incriminat fiind Neisseria gonorrhoeae. Astazi este cunoscut faptul ca boala are etilologie polimicrobiana, tratamentul constand in utilizarea antiboticelor cu spectru larg.
Etiologie
Boala inflamatorie pelvina este determinata de ascensionarea germenilor de la nivelul vaginului sau cervixului spre tractul genital superior. Etiologia polimicrobiana a bolii inflamatorii pelvine a fost stabilita dupa ce s-au efectuat culturi din lichidul peritoneal, investigatii laparoscopice si aspirat endometrial.
Bacteriile care produc boala inflamatorie pelvina sunt Neissereia gonorrhoeae, Chlamydia trachomatis, mycoplasme ale tractului genital (Mycoplasma genitalium), bacterii anaerobe si aerobe care apartin florei vaginale (Prevotella, bacili anaerobi gram-negativi, Peptostreptococi, Gardnerella vaginalis, Escherichia coli, Haemophilus influenzae si streptococi aerobi).
Aproximativ doua treimi din cazurile de boala inflamatorie pelvina sunt determinate de infectii cu Neisseria gonnorhoeae si Chlamydia trachomatis. In restul cazurilor participa bacterii aerobe si anaerobe. Jumatate dintre femeile cu infectie cu Neisseria gonorrhoeae si Chlamydia trachomatis au germeni aerobi si anaerobi concomitent. Intr-un studiu recent despre terapia bolii inflamatorii pelvine determinata de Neisseria gonorrhoeae si C. Trachomatis, mai putin de o treime dintre pacienti s-au insanatosit, fiind astfel explicata si implicarea altor germeni in aceasta afectiune.
Multi dintre germenii izolati din tractul genital superior in boala inflamatorie pelvina acuta sunt similari germenilor din vaginita bacteriana (o afectiune in care este perturbata flora vaginala reducandu-se lactobacilii si proliferand bacterii nefavorabile ca G. Vaginalis, Prevotella bivius, prevotella disiens, prevotelia capillousus, Mobiluncus, bacili anaerobi gram negativi, streptococi alfa- hemalitici si mycoplasme.
Mai multe studii au aratat asocierea dintre vaginita bacteriana si boala inflamatorie pelvina. Cu ajutorul investigatiei PCR au fost identificate la nivelul tubei uterine la femeile cu boala inflamatorie pelvina numeroase bacterii anarobe implicate in vaginita bacteriana.
Mycoplasma genitalium in boala inflamatorie pelvina
Rolul M. genitalium in infectiile de tract genital la femei este neclar din cauza dificultatii de a realiza cultura din acest germene. PCR a detectat M. Genitalium in cervicita si totodata s-a demonstrat implicarea lui in boala inflamatorie pelvina. In studiul PEACH la 15% dintre femeile cu boala inflamatorie pelvina s-a decelat M. Genitalium. Femeile cu infectie cu M. genitalium au rata crescuta de infertilitate, boala inflamatorie pelvina recurenta si durere pelvina cronica. Mai mult, femeile cu infectie cu M. genitalium prezinta mai putine semne clinice si simptome decat femeile cu infectie gonococica. M. genitalium isi exercita rolul patogenic prin afectarea celulelor epiteliale ale tubei uterine, in special a celulelor ciliate.
Mycoplasma genitalium este un patogen al tractului genital inferior implicat in cervicita care ascensioneaza in tractul genital superior unde determina infectii uterine, ale tubelor si ale ovarelor. Mai mult, s-a observat ca M. genitalium actioneaza asupra spermatozoizilor, fiind astfel transportat in tractul genital superior al femeii.
Mai multe studii epidemiologice au evidentiat legatura dintre M. genitalium si boala inflamatorie pelvina, endometrita si anexita.
Pe termen lung, infectia cu M. genitalium determina sechele in sfera reproductiva, cum sunt infertilitatea, sarcina ectopica si durerea pelvina cronica. La fel ca C. trachomatis, M. genitalium poate fi adeseori silentios, crescand riscul de a dezvolta sechele. Intr-un grup de 132 de femei cu factor de infertilitate tubala, anticorpii antiM. genitalium au fost identificati mai frecvent comparativ cu un alt grup de 176 de femei la care factorul era absent (22% vs 6%). Infectia poate conduce la leziuni ireversibile si obstructia tubelor uterine.
Intr-un alt studiu la care au participat 51 de femei cu infertilitate, M. genitalium a fost detectat prin tahnica PCR la 20% dintre acestea. Intr-un alt grup cu infertilitate idiopatica germenele a fost identificat la 29% dintre femei.
Patofiziologie
Germenii care determina boala inflamatorie pelvina disemineaza pe trei cai:
•se propaga ascendent de la cervix spre endometru si prin salpinge ajung in cavitatea peritoneala unde produc endometrita, salpingita, abces tubo-ovarian sau peritonita pelvina.
•pe cale limfatica, de exemplu infectia produsa de un dispozitiv intrauterin care se extinde de la nivelul parametriumului.
•diseminare hematogena, este foarte rara.
Diagnostic
Diagnosticul bolii inflamatorii pelvine este bazat intr-o prima etapa pe evaluarea clinica. Boala se poate complica in absenta tratamentului precoce, de aceea tratamentul trebuie initiat pe baza datelor clinice inainte de primirea rezultatelor de confirmare de la laborator sau a celor de imagistica.
Clinicianul trebuie sa aiba intotdeauna in vedere boala inflamatorie pelvina la orice femeie cu varsta cuprinsa intre 15 si 44 de ani care prezinta durere abdominala joasa sau durere pelvina si sensibilitate la nivelul colului uterin si pelvina, chiar daca simptomele sunt moderate. Din nefericire, niciun simptom sau semn clinic nu este suficient de specific pentru diagnosticul bolii inflamatorii pelvine.
Diagnosticul clinic are sensibilitate de 87% si specificitate de 50%. Comparat cu investigatia laparoscopica, diagnosticul clinic al bolii inflamatorii pelvine la pacientii simptomatici are o valoare predictiva pozitiva de 65-90%, variatiile fiind determinate de factorii de risc in cadrul populatiei evaluate.
Anamneza si examenul clinic
Din anamneza pot reiesi factorii de risc pentru boala inflamatorie pelvina si simptomele. Printre factorii de risc se numara varsta mai mica de 25 de ani, debutul vietii sexuala la varsta precoce. Spalaturile vaginale pot fi un factor de risc.
Tabloul tipic este reprezentat de o femeie cu durere hipogastrica sau pelvina de intensitate diferita. Poate prezenta secretii vaginale anormale, febra sau frisoane, crampe, dispareunie, disurie si sangerare neobisnuita dupa raportul sexual. Unele femei pot prezenta durere dorsala inferioara, greata si varsaturi. Este mai putin intalnita absenta simptomatologiei la aceste femei sau simptomatologie atipica, de exemplu durerea din hipocondrul drept din perihepatita (sindromul Fitz-Hugh-Curtis).
Femeile cu durere abdominala hipogastrica care nu prezinta alte cauze de durere trebuie suspectate de boala inflamatorie pelvina daca au sensibilitate la nivelul aparatului reproducator.
Diagnosticul diferential include afectiuni gastro-intestinale (apendicita acuta, bolile inflamtorii intestinale), afectiuni genito-urinare (infectii de tract urinar/pielonefrite, nefrolitiaza), afectiuni din sfera ginecologica (tumora ovariana/ chist/torsiune, sarcina ectopica) sau durere pelvina functionala.
Investigatii de laborator
Pentru infectiile cu N. gonorrhoeae si C. trachomatis de mare sensibilitate si cost-eficienta sunt testele de amplificare a secventelor de acizi nucleici. PCR are sensibilitate de 90-98% si specificitate de pana la 100%. Acest test poate fi folosit pentru diagnosticul germenilor vaginali sau endocervicali sau din probele de urina. Sensibilitatea la antibiotice poate fi testata doar dupa realizarea antibiogramei.
Alte teste folosite daca nu se obtine niciun raspuns la tratament sunt biopsia endometriala cu evidenta histopatologica de endometrita, ecografie transvaginala in asociere cu ecografia Doppler. Rezonanta magnetica nucleara poate releva ingrosare a tubei uterine si prezenta de fluid la acest nivel.
Pacientele care nu au un diagnostic cert dupa realizarea investigatiei radiologice sau nu raspund la tratament pot beneficia de laparoscopie si de prelevarea biopsiei endometriale pentru a exclude diagnosticul de endometrita. Tomografia computerizata mai poate fi folosita pentru diagnosticul bolii inflamatorii pelvine, dar este o metoda scumpa si iradianta.
Tratament
Generalitati
Tintele terapeutice in boala inflamatorie pelvina sunt reprezentate de inlaturarea manifestararilor clinice, antibioterapia si preventia sechelelor pe termen lung ca infertilitatea, sarcina ectopica, infectia recurenta si durerea pelviana cronica.
In era preantibiotica cele mai multe cazuri de boala inflamatorie pelvina au primit tratament suportiv, boala remitandu-se spontan la 85% dintre pacientii cu boala inflamatorie pelviana, fara a fi necesara interventia chirurgicala. In 15% dintre cazuri era necesara interventia chirurgicala. Rata de mortalitate inregistrata era de 1%. Odata cu aparitia antibioticelor prognosticul bolii inflamatorii pelviene s-a imbunatatit, mortalitate prin aceasta afectiune fiind aproape nula. Studiile care au urmarit rata de fertilitate dupa boala inflamatorie acuta au aratat cresteri semnificative ale fertilitatii dupa introducerea antibioticelor de la 27,9% in era preantibiotica la 73,1% dupa folosirea antibioticelor.
Boala inflamatorie pelvina este o infectie polimicrobiana, de aceea tratamentul trebuie sa includa antibiotice cu spectru larg. Nu doar Neisseria gonorrhoeae si Chlamydia trachomatis trebuie indepartate din tractul genital superior la femeile cu boala inflamatorie pelvina, ci si restul bacteriilor aerobe si anaerobe, intrucat toate sunt implicate in leziunea tubala si in dezvoltarea efectelor adverse ale bolii inflamatorii pelvine (infertilitate, sarcina ectopica).
Exista controverse daca terapia pentru boala inflamatorie pelvina trebuie sa acopere si microorganismele anaerobe si M. genitalium. Unii cercetatori cred ca acoperirea anaerobilor ar trebui realizata la pacientii cu boala inflamatorie pelvina severa, in special la cei cu abcese tuboovariene. Altii cred ca acoperirea anaerobilor trebuie realizata la toate femeile cu boala inflamatorie pelvina.
La o mare parte din femeile cu boala inflamatorie pelvina coexista vaginita bacteriana. Studiul PEACH a demonstrat ca doua treimi dintre femeile cu boala inflamatorie pelvina au concomitent vaginita bacteriana. Acelasi studiu a aratat ca femeile cu endometrita acuta evidentiata prin examenul histopatologic al piesei de biopsie endometriala aveau concomitent vaginita bacteriana ambele infectii fiind determinate de germeni din tractul genital (G. Vaginalis 30, 5%, bacili gram negativi 31,7% si anaerobi gram pozitivi 22%). Autorii studiului PEACH au concluzionat ca la femeile cu boala inflamatorie pelvina si vaginita bacteriana concomitenta tratamentul consta in agenti antimicrobieni pentru anaerobii asociati vaginitei bacteriene, tratament eficient in prevenirea sechelelor aparute dupa o lunga perioada de evoluite a bolii inflamatorii pelvine.
Rezultatele studiilor arata ca absenta antibioterapiei antianaerobe la femeile cu boala inflamatorie pelvina predispune la dezvoltarea sechelelor pe termen lung. Tratamentul anaerobilor este esential din mai multe motive: in primul rand, absenta terapiei antianaerobe conduce la aparitia sechelelor; in al doilea rand antibioterapia antianaeroba este eficienta pentru ambele conditii patologice coexistente, vaginita bacteriana si boala inflamatorie pelvina; in al treilea rand anaerobii sunt implicati in patogeneza bolii inflamatorii pelvine severe care este o afectiune implicata in infertilitate. Astfel, daca afectarea tubei uterine a fost exclusa laparoscopic antibioterapia antianaeroba trebuie administrata la aceste paciente pentru prevenirea complicatiilor pe termen lung.
Studiile recente au aratat ca tratamentul bolii inflamatorii pelvine include antibiotice, exceptie facand doxiciclina si metronidazolul, care duc la vindecare si previn infertilitatea, sarcina ectopica, durerea pelvina cronica si infectia recurenta. Diagnosticul si tratamentul precoce sunt extrem de importante pentru prezervarea fertilitatii, iar eficienta antibioterapiei este dependenta de intervalul de la debutul simptomelor pana la initierea tratamentului. Intr-un studiu realizat la femei cu boala inflamatorie pelvina confirmata laparoscopic, a fost demonstrat faptul ca femeile tratate dupa trei zile de la debutul simptomatologiei au avut o rata de infertilitate mai crescuta decta femeile tratate in primele trei zile de la debutul simptomelor (19,7% vs 8,3%).
Intr-un alt studiu realizat pe baza rezultatelor de laparoscopie la femeile cu boala inflamatorie pelvina s-a observat ca reinfectia este un determinant important al infertilitatii. Fiecare episod acut dubleaza rata infertilitatii astfel: ratele corespunzatoare primelor trei reinfectii au fost de 8,0%, 19,5% si 40%. In randul femeilor cu un singur episod de boala inflamatorie pelvina fertilitatea a fost influentata de severitatea bolii inflamatorii pelvine, in boala moderata rata de infertiliate fiind de 0,6% pana la 6,2%, iar in boala severa ajungand la 21,4%.
Studii suedeze au aratat ca femeile cu boala inflamatorie pelvina de etiologie chlamydiana sau nongonococica nonchlamydiana au avut un raspuns mai slab la tratament comparativ cu femeile cu infectie gonococica. Infectia nongonococica nonchlamydiana este asociata cu boala inflamatorie pelvina severa si determina rate de infertilitate mai crescute.
Antibioterapia
Boala inflamatorie pelvina este o afectiune polimicrobiana, fiind tratata cu antibiotice cu spectru larg. In ghidul pentru tratamentul bolii inflamatorii pelvine acute este subliniat faptul ca antibioterapia trebuie sa fie eficienta impotriva germenilor N. gonorrhoeae si C. Trachomatis si pentru anaerobi pentru a preveni aparitia sechelelor pe termen lung.
Sunt eficiente atat antibioterapia parentarala cat si cea administrata pe cale orala. Dupa excluderea metronidazolului si doxiciclinei, eficienta antibioterapiei a crescut de la 88% la 99%. Este esentiala initierea antibioterapiei imediat ce exista suspiciunea bolii inflamatorii pelvine, cunoscut fiind faptul ca prevenirea sechelelor este influentata de administrarea antibioterapiei in primele trei zile de la debut. Alegerea antibioticului trebuie sa indeplineasca mai multe criterii: costul, acceptul pacientului, sensibilitatea germenelui si disponibilitatea.
Antibioterapia parenterala
Mai multe antibiotice administrate pe cale parenterala au rezultate excelente. Cele mai multe studii sustin asocierea cefoxitinului sau cefotetanului cu doxiciclina si clindamicina plus gentamicina. Aceste doua asocieri sunt recomandate de CDC pentru tratamentul bolii inflamatorii pelvine.
Pentru cefalosporinle de generatia a doua sau a treia administrate parenteral (ceftizoxime, cefotaxime sau ceftriaxone) sunt date limitate de eficienta pentru boala inflamatorie pelvina acuta. In plus acesti agenti sunt mai putin eficienti pentru germenii anaerobi decat cefoxin sau cefotetan.
Administrarea parenterala a doxiciclinei determina durere si, de aceea, administrea parenterala ar trebui evitata cat mai mult si sustinuta administrarea orala. Pe cale orala doxiciclina se administreaza 100 mg de doua ori pe zi timp de 14 zile. In caz de abces tuboovarian, trebuie asociate clindamicina (450 mg oral de patru ori pe zi) sau metronidazol (500 mg oral de patru ori pe zi) in continuare pentru a creste eficienta terapiei si pentru a acoperi flora anaeroba.
Unii dintre germeni anaerob,i cum este Bacteroides fragilis, au dezvoltat rezistenta la clindamicina. Totusi clindamicina ramane o componenta a terapiei parenterale la pacientii cu boala inflamatorie pelvina.
Gentamicina administrata intr-o singura doza nu a fost evaluata pentru tratamentul bolii inflamatorii pelvine. Totusi gentamicina este eficienta pentru tratamentul altor afectiuni pelvice si pentru infectii abdominale, ea ramanand ca optiune in terapia parenterala. Desi CDC sugereaza ca atat doxiciclina cat si clindamicina administrate oral de patru ori pe zi timp de 14 zile sunt eficiente pentru boala inflamatorie pelvina, se pare ca clindamicina administrata oral este mai eficienta datorita efectului antianaerob mai mare.
Alt antibiotic eficient pentru germenii anaerobi este ampicilina-sulbactamul, care fata de clindamicina, nu se asociaza cu rezistenta la antibiotice. In plus, ampicilina-sulbactam actioneaza si pe Neisseria gonorrhoeae. Pentru a combate si Chlamydia trachomatis se administreaza concomitent doxiciclina. Doxiciclina se administreaza pe cale orala 100 mg de doua ori pe zi timp de 14 zile. In boala severa se asociaza si metronidazol 500 mg oral de patru ori pe zi.
Desi nu este prevazuta de CDC 2010 pentru boala inflamatorie pelvina, azitromicina este folosita de clinicieni in tratamentul aacestei afectiuni. Motivele pentru care azitromicina se foloseste in boala inflamatorie pelvina sunt administrarea pe scara larga a acestui antibiotic pentru infectia chlamydiana, complianata crescuta datorita duratei lungi de injumatatire, efectul antiinflamator al macrolidelor, inclusiv al azitromicinei care se pare ca stimuleaza mecanismele de aparare ale gazdei si reduce inflamatia locala.
Un studiu randomizat realizat in Marea Britanie in care au fost incluse 300 de femei cu boala inflamatorie pelvina confirmata laparoscopic a demonstrat rezultate pe termen scurt favorabile dupa administrarea azitromicinei in monoterapie timp de o saptamana (500 de mg iv zilnic timp de 1-2 zile urmata de 250 de mg pentru 5-6 zile) sau in combinatie cu metronidazol timp de 12 zile. In acelasi timp actioneaza si pe Neisseria gonorrhoeae, Chlamydia trachomatis, M. Mominis si anaerobi. Inconvenientul studiului a constat in faptul ca s-a asociat cu rata crescuta de abandon, doar o treime dintre pacienti terminand protocolul de studiu, ceea ce reduce validitatea studiului.
Medicamente alternative propuse de ghidul european sunt ofloxacinul i. v. 400 mg pe zi asociat cu metronidzol i. v. 500 mg de trei ori pe zi timp de 14 zile sau ciprofloxacin i. v. 200 mg de doua ori pe zi asociat cu doxiciclina 100 mg de doua ori pe zi si metronidazol i. v. 500 mg de trei ori pe zi.
Intrucat germenii anaerobi constituie o tinta terapeutica importanta in boala inflamatorie pelvina severa si cateva studii au dovedit evolutia clinica buna fara a se administra metronidazol, ghidul european recomanda la pacientii cu boala inflamatorie moderata intreruperea metronidazolului. La pacientii cu boala inflamatorie pelvina determinata de gonococ este recomandata evitarea administrarii ofloxacinului si moxifloxacinului datorita rezistentei crescute la chinolone.
Antibioterapia orala
In ultimii 20 de ani s-au produs schimbari majore in administrarea terapiei pentru boala inflamatorie pelvina, facandu-se saltul de la antibioterapia administrata parenteral intraspitalicesc la tratamentul oral adminstrat in ambulator.
Studiul PEACH, cel mai mare studiu randomizat din SUA despre boala inflamatorie pelvina, sustine administrarea antibioterapiei orale in ambulator pentru tratarea bolii inflamatorii pelvine moderate si moderat-severe. Acest studiu a comparat rezultatele antibioterapiei intraspitalicesti venoase sau orale (cefoxitin intravenos si doxiciclina oral sau intravenos timp de peste 48 de ore urmata de admistrarea orala a doxiciclinei timp de 14 zile) cu antibioterapia orala administrata in ambulator (o singura doza intramusculara de cefoxitin cu doxiciclina administrata oral timp de 14 zile).
Mai mult, acelasi studiu nu a surprins doar rezultatele pe termen scurt, ci si rezultatele pe termen lung pentru aproximativ 800 de paciente (dintre care 398 internate si 410 in ambulator) cu boala inflamatorie pelvina moderat severa. Dupa 30 de zile de la administrarea tratamentului, rezultatele au fost bune in ambele grupuri. Dupa o perioada de urmarire de 35 de luni, rata fertilitatii a fost de 42% pentru femeile din ambulator si 41,7% pentru cele internate. Rezultatele pe termen lung despre infertilitate, sarcina ectopica, boala inflamatorie pelvina recurenta si durere pelvina cronica au fost similare in ambele grupuri. Totusi, in pofida ratei crescute de vindecare clinica si de eradicare a germenilor ca Neisseria gonnorhoeae si chlamydia trachomatis, rata de infertilitate de 17%, durerea cronica pelvina de 37%, boala inflamtorie pelvina recurenta de 14% au fost crescute.
Dintre femeile cu M. genitalium, 23 de paciente din 56 (41%) care prezentau bacteria la nivelul cervixului sau endometrului dupa 30 de zile de supraveghere de la administrarea tratamentului inadecvat prezentau persistenta germenului. Aceste femei au prezentat endometrita dovedita histologic si durere pelvina persistenta dupa o perioada de 30 de zile.
Dupa cum a confirmat si CDC, antibioterapia orala se administreaza pentru femeile din ambulator cu boala inflamatorie pelvina moderata si moderat severa. Nu poate fi spus cu exactitate care dintre cefalosporine este cea mai eficienta. Cefoxitina are efecte antianaerobe mai bune, pe cand ceftriaxona actioneaza mai eficent pe Neisseria gonorrhoeae. In studiul PEACH o singura doza de cefoxitina a fost eficienta pentru a obtine beneficii clinice. Intrucat aceste antibiotice nu actioneaza corespunzator asupra germenilor anaerobi se asociaza metronidazol care se administreaza oral, care este eficient si in tratamentul vaginitei bacteriene.
Antibiotice alternative cu spectru larg pot fi administrate pe cale orala, dar rezultatele de eficienta sunt limitate. Astfel se pot administra amoxicilina/acid clavulanic si doxiciclina si azitromicina in monoterapie sau ceftriaxon 250 mg IM intr-o singura doza si azitromicina 1 gram oral o data pe saptamana timp de doua saptamani.
Data fiind rezistenta Neisseriei gonorrhoeae la chinolone aceste medicamente nu se mai administreaza pentru boala inflamtorie pelvina acuta. In cazul in care o singura doza de cefalosporine nu este suficienta, este recomandata administrarea florochinolonelor (levofloxacin 500 mg oral o data pe zi sau ofloxacin 40 mg oral de doua ori pe zi timp de 14 zile) cu sau fara metronidazol (500 mg de doua ori pe zi timp de 14 zile), daca riscul infectiei gonococice este redus. Inainte de initierea tratamentul se realizeaza teste pentru neisseria gonnorhoeae, cultura fiind testul preferat. Daca se izoleaza N. gonorrhoeae antibioterapia se administreaza in functie de sensibilitatea germenului care este determinata pe baza antibiogramei. In acest caz se pot administra cefalosporine. Daca nu este posibila administrarea cefelosporinei, se foloseste o singura doza de azitromicina de 2 grame.
Pacientelor tratate cu antibioterapie orala le este verificata aderenta la tratament prin ameliorarea clinica semnificativa dupa trei zile de la initierea tratamentului. Ameliorarea clinica este apreciata prin reducerea sensibilitatii abdominale. Daca nu se observa nicio ameliorare, adeseori este necesara spitalizarea pentru realizarea unor teste aditionale, antibioterapiei parenterale si chiar a interventiei chirurgicale.
Terapia bolii inflamatorii pelvine intraspitalicesc
In trecut toti pacintii cu boala inflamatorie pelvina erau internati pentru realizarea terapiei parenterale. Astazi, asa cum au aratat studiile, terapia antibiotica administrata pe cale orala in ambulator pentru boala inflamatorie pelvina acuta moderata si moderat –severa determina aceleasi rezultate ca terapia administrata intraspitalicesc.
Raman cateva situatii in care este necesara spitalizarea; femeile insarcinate cu boala inflamatorie pelvina au risc crescut de pierdere a sarcinii sau de nastere prematura, necesitand spitalizare. De asemenea, trebuie internate femeile cu abces tubo-ovarian pentru optimizarea dozei antibiotice si monitorizarea atenta in scopul recunoasterii precoce a sepsisului sau rupturii abcesului.
Alte criterii de spitalizare pentru tratamentul bolii inflamatorii pelvine sunt urgentele chirurgicale (apendicita), lipsa de raspuns la antibioterapia orala, intoleranta la antibioterapia orala, greata, voma sau febra severe.
Pacientele HIV infectate sau imunocompromise actual se trateaza similar cu pacientele HIV negative. Desi aceste paciente pot dezvolta mai usor complicatii, cum este abcesul tubo-ovarian, nu exista rezultate de evidenta a spitalizarii acestor femei sau de antibioterapie parenterala.
Mangementul bolii inflamatorii pelvine in asociere cu dispozitive de contarceptie intrauterine
In trecut medicii inlaturau dispozitive de contraceptie intrauterine pentru optimizarea tratamentului bolii inflamatorii pelvine, plecand de la principiul ca indepartarea unui corp strain amelioreaza raspunsul clinic. Intr-un studiu mic realizat la 46 de femei, cercetatorii au observat ca nu exista nicio diferenta intre raspunsul la tratament daca este lasat sau inlaturat dispozitiv de contraceptie. Studii suplimentare sunt necesare pentru a stabili cu certitudine daca inlaturarea dispozitivului de contraceptie aduce vreun beneficiu.
Managementul partenerului de cuplu
Conform CDC, partenerul oricarei femei cu boala inflamatorie pelvina trebuie examinat si tratat daca a intretinut raporturi sexuale in ultimele 60 de zile.
Femeile cu boala inflamatorie pelvina trbuie sa se retina de la contactul sexual pana la terminarea terapiei si pana la disparitia simptomatologiei partenerului. Partenerul femeii cu boala inflamatorie pelvina trebuie tratat empiric cu antibiotice pentru N. gonnorhoeae si C. Trachomatis.
Screening si preventie
Screeningul pentru chlamydia si pentru gonococ la femeile tinere reduce incidenta bolii inflamatorii pelvine la populatia cu risc crescut. Screeningul pentru infectia chlamydiana este recomandat la toate femeile active sexual mai tinere de 25 de ani si la cele peste 25 de ani cu risc crescut.
Exista studii care au aratat ca realizarea screeningului de mai multe ori pe an este mai eficient decat un singur screening la pacientele cu risc crescut. Unul dintre studii a aratat ca 79% dintre femeile care dezvolta boala inflamatorie pelvina, dupa o perioada de 12 luni au rezultate negative pentru chlamydia la screeningul anual. Femeile trebuiesa-si faca un screening la fiecare contact cu un nou partener. Exista date insuficiente despre eficienta screeningului pentru femeile asimptomatice.
Exista dovezi ca adolescentii raspund mai prompt in momentul stabilirii diagnosticului de boala inflamatorie pelvina, mai ales pentru cresterea sanselor de tratament pentru partener, scazand astfel extensia bolii. Totodata exista dovezi despre eficienta consilierii in reducerea riscului de boala inflamatorie pelvina, cel mai des fiind incurajata folosirea prezervativului pentru reducerea riscului de boala inflamatorie pelvina.
Mortalitatea si morbiditatea perinatala asociata cu infectia chlamydiana
Chlamydia trachomatis este responsabila de cele mai multe infectii bacteriene transmise pe cale sexuala. OMS anunta ca in fiecare an apar 92 de milioane de cazuri noi.
La femei, C. Trachomatis determina infectii ale cervixului si uretrei, cauzand secretii vaginale anormale si disurie. Netratata, infectia ascensioneaza la nivelul tubelor uterine, determinand boala inflamatorie pelvina si adeziuni. Aproape 40% dintre femeile netratate prezinta durere abdominala, lombalgii, greata, febra, dispareunie si menoragie. Sechelele determinate de infectia cu C. trachomatis sunt durerea pelvina cronica, infertilitatea si incidenta crescuta de sarcina ectopica.
La femeile insarcinate, infectia cu C. trachomatis este mult mai severa pentru ca afecteaza dezvoltarea intra- si extrauterina. Sarcina in sine pare sa creasca riscul colonizarii tractului genital cu C. trachomatis din cauza afectarii sistemului imun. In SUA, 2% din 13,7% femei insarcinate sunt purtatoare de C. trachomatis. Astfel creste riscul de nastere prematura, avort spontan, greutate redusa la nastere, mortalitate perinatala. Mai mult, copiii care se nasc din mame cu infectie chlamydiana se pot infecta in timpul pasajului prin canalul uterin si pot dezvolta conjunctivita si pneumonie.
Eficienta tratamentului in timpul sarcinii este de 97% pentru azitromicina, 95% pentru amoxicilina si 64% pentru eritromicina. Aceste antibiotice sunt sigure pe perioada sarcinii. Totusi, 10-20% dintre infectii persista sau recidiveaza in perioada prenatala, determinand evenimente nefavorabile chiar cu tratament adecvat.
Rata mortalitatii perinatale, definita ca deces al fatului incepand cu saptamana a 20-a de gestatie pana in ziua a 28-a dupa nastere, a fost mai crescuta in randul femeilor cu infectie chlamydiana, inregistrandu-se valori de 1,84%.
Concluzii
Tratamentul bolii inflamatorii pelvine trebuie sa contina medicamente cu spectru larg, data fiind etilogia polimicrobiana. Germenii izolati din tractul genital superior al femeilor cu boala inflamatorie pelvina sunt N. gonnorhoeae, C. trachomatis si bacterii aerobe si anaerobe provenite din flora vaginala si mycoplasme genitale, in special M. genitalium.
Mai multe antibiotice determina rezultate clinice favorabile pe termen scurt: clindamicina si gentamicina, cefoxitin si doxiciclina, cefotetan si doxiciclina.
In prezent este preferata antibioterapia orala atat din perspectiva economica, cat si avand in vedere rezultatele studiilor de evidenta cum este studiul PEACH care a demonstrat similaritatea rezultatelor pe termen lung si scurt pentru antibioterapia orala cat si pentru cea parenterala. Data fiind rezistenta N. gonorrhoeae la chinolone, alegerea terapiei orale este mai putin eficienta. Ceftriaxona si cefoxitina determina rezultate excelente pe termen scurt. Asocierea metronidazolului este sustinuta de mai multi cercetatori pentru a acoperi bacteriile anaerobe si pentru tratamentul vaginitei bacteriene care apare in 70% dintre cazurile de boala inflamatorie pelvina.
Noile asocieri de medicamente recomandate de CDC trebuie sa actioneze si asupra M. genitalium. Mycoplasmele sunt rezistente la antibioticele beta-lactamice (cefoxitin, cefotetan, ceftriaxon. Totodata a fost raportata rezistenta M. genitalium la tetracicline. Exista si o rezistenta variabila la fluorochinolone; o noua florochinolona, moxifloxacin este foarte eficienta impotriva M. genitalium.
- Am nevoie de un raspuns: Boala inflamaorie pelvina e grava?
- Boala inflamatorie pelvina si o sarcina viitoare
- BIP (boala inflamatorie pelvina) poate reveni dupa tratament?
- Boala inflamatorie pelvina
- Boala inflamatorie pelvina?
- Boala inflamatorie pelvina
- 17 ani si boala inflamatorie pelvina
- Posibil boala inflamatorie pelvina?