Encefalita de căpuşă
Encefalita de căpuşă este o boală virală agresivă, produsă de virusul encefalitic transmis de căpuşă -TBEV (Tick Borne Encephalytis Virus), ce presupune afectarea creierului, determinând disfuncţii uneori ireversibile.
Există trei subtipuri importante ale acestui virus:
- subtipul european (afectează cu precădere partea de vest a Europei);
- subtipul Orientului Îndepărtat (determină encefalită în sezonul de primăvară-vară) şi
- subtipul siberian.
Transmiterea virusului se realizează prin muşcătura provocată de o căpuşă infectată sau, într-o mai mică măsură, de ingestia laptelui nepasteurizat contaminat. Nu există studii concludente care să demonstreze că boala s-ar transmite interuman (de la om la om).
Afecţiunea se caraterizează prin două stadii: primul apare la 3-4 săptămâni de la muşcătura căpuşei şi este o etapă nespecifică (simptomele sunt asemănătoare gripei), iar în al doilea stadiu al bolii apar leziunile la nivelul sistemului nervos central. De obicei, severitatea bolii este asociată cu vârsta înaintată a pacientului. [1], [2]
Epidemiologie
Chiar în ariile endemice, precum sunt: statele din jurul Mării Baltice, Federaţia Rusă, Slovenia, Nord-Vestul Rusiei, apariţia bolii este doar focală. Alte zone în care au fost raportate de-a lungul timpului cazuri de encefalită provocată de muşcătura de căpuşă sunt: Albania, Austria, Belarus, Bosnia, Bulgaria, China, Croaţia, Danemarca, Finlanda, Germania, Grecia, Ungaria, Italia, Mongolia, Norvegia, Polonia, Coreea, România, Serbia, Slovacia, Suedia, Elveţia, Turcia, Ucraina. Riscul de producere a bolii pentru vizitatori este crescut în perioada aprilie-noiembrie şi, în special, în situaţiile în care se campează sau se fac drumeţii la altitudini mai mici de 1.500 m.
În anul 2012, la nivelul întregului continent european au fost raportate 2.560 de cazuri de encefalită de căpuşă, dintre care 2.106 cazuri au fost confirmate (82,2%). Alte studii din literatura de specialitate indică o incidenţă a bolii de aproximativ 3.000 de cazuri noi pe an, la nivelul Europei.
Conform datelor oferite de The Travel Health Pro, harta zonelor cu o incidență ridicată a cazurilor de encefalită transmisă de căpușe la nivel global este aceasta: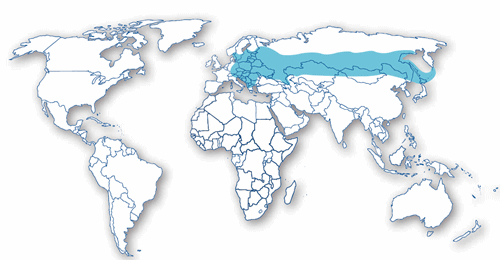
Sursa: The Travel Health Pro [4]
În România, prevalenţa encefalitei de căpuşă este de 0,6% mai ales în anumite regiuni ale Transilvaniei (Sibiu, Mureş) şi în zonele din nord-vestul ţării. La nivel global, se înregistrează între 10.000 şi 12.000 de cazuri anual. în țara noastră vectorul de posibilă transmitere a bolii este căpuşa din specia Ixodes ricinus, întâlnită în toate regiunile ţării. [1], [3], [4]
Mecanism de transmitere a infecţiei
Căpuşele sunt ectoparaziţi care se hrănesc cu sângele mamiferelor, reptilelor sau păsărilor, preluând de la acestea bacterii şi virusuri. Pot muşca, în mod accidental, şi oamenii. De regulă, nu muşcătura în sine este periculoasă, ci faptul că aceste căpuşe pot fi vectori de transmitere a anumitor boli.
Căpușele se întâlnesc atât în zonele urbane cât şi rurale, dar cu precădere în cele rurale. Riscurile de muşcătură sunt crescute atunci când se realizează activităţi în natură: drumeţii, ciclism, alpinism, vânătoare, pescuit, etc.
Transmiterea virusului se poate realiza pe trei căi:
- calea cutanată (cea mai frecventă), prin muşcătura de căpuşă;
- calea digestivă: consumul de lapte şi produse lactate nepasteurizate de la animale parazitate de căpuşe infectate (capre, oi, vaci);
- cale respiratorie-digestivă: inhalarea sau ingestia accidentală a prafului cu dejecte sau resturi uscate ale căpuşelor infectate sau prin inhalare de virus în condiţiile de laborator.
Zonele de la nivelul corpului comune pentru cantonarea căpuşelor sunt: firul de păr, spatele urechilor, coate, fosa poplitee (spatele genunchilor), axile, regiunea inghinală.
Cauze şi factori de risc
După cum a fost deja prezentat, encefalita de căpuşă este produsă de virusul TBEV (Tick Borne Encephalytis Virus) ce afectează în special sistemul nervos central. Există trei mari genuri ale acestui virus care au ca vectori următorii reprezentaţi din genul Ixodes:
- virusul encefalitic al căpuşei european transmis de Ixodes ricinus;
- virusul encefalitic al căpuşei siberian şi asiatic, ambele virusuri transmise de Ixodes persulcatus.
Riscul de producere a bolii depinde de:
- destinaţie;
- durata şederii în zonele afectate;
- sezon;
- activităţi desfăşurate în acele zone;
- specia de căpuşe din zonele sau regiunile vizitate;
- statusul de vaccinare a vizitatorului.
Persoanele la risc sunt cele care locuiesc sau călătoresc în perioada aprilie-noiembrie în zonele endemice; fermierii; pădurarii; soldaţii; alpiniştii; tehnicienii din industria prelucrării lemnului.
Zonele în care există un număr mare de căpuşe sunt zonele cu verdeaţă, în special verdeaţa de la nivelul solului. Căpuşele odată infectate vor conţine virusul pentru toată durata vieţii lor. Aproximativ 9% dintre acestea sunt infectate viral şi rata de transmitere a infecţiei la om este de 1/200-1/1000. Virusul se găseşte în saliva căpuşei. Trebuie ţinut cont de faptul că saliva mai conţine şi o substanţă cu rol anestezic local, care poate diminua foarte mult durerea produsă de muşcătură, asftel că de cele mai mute ori gazda nu va simți mușcătura. [2], [3], [4]
Semne şi simptome
Boala prezintă patru faze: perioada de incubaţie, faza iniţială, perioada asimptomatică şi faza secundară (neuroinfecţia invazivă). Incubaţia durează între 7-14 zile şi este adeseori asimptomatică. Totuşi, trebuie specificat că există variaţii ale perioadei de incubaţie care corespund unui interval de 2-28 de zile.
Faza iniţială durează 2-4 zile şi este guvernată de semne şi simptome nespecifice:
- febră;
- stare de rău;
- pierderea poftei de mâncare;
- mialgii (dureri musculare);
- cefalee (dureri de cap);
- greaţă şi vărsături.
Perioada asimptomatică cuprinde un interval de 4-7 zile caracterizat prin afebrilitate (dispariţia febrei) şi amelioararea până la dispariţia a simptomelor din faza iniţială.
Faza secundară nu este obligatoriu să apară la toţi pacienţii, studiile epidemiologice indicând o incidenţă de 20-30%. Durata este de 1-3 săptămâni şi debutează prin febră înaltă, însoţită de un sindrom meningitic sau de sindroame encefalitice.
Sindromul meningitic se manifestă prin: cefalee, fotofobie (nu suportă lumina) şi redoare de ceafă (pacientul nu-şi poate îndrepta capul). Sindromul encefalitic se poate descrie prin: somnolenţă, confuzie, tulburări senzoriale sau motorii. Uneori cele două sindroame se pot întrepătrunde rezultând un tablou specific de meningo-encefalită.
Alte manifestări care pot apărea în faza secundară a bolii sunt: convulsiile, afazia (tulburări de vorbire) şi paralizia.
Perioada de convalescenţă este de lungă durată, incidenţa sechelelor fiind de 30-60% şi cu simptome neurologice prezente pe termen lung sau permanent. Este rar fatală, însă acest aspect depinde atât de subtipul viral cât şi de starea pacientului. Nu se cunoaşte procentul indivizilor care trec din primul stadiu al bolii (cel al simptomelor şi semnelor nespecifice) în stadiul al doilea (cel al afectării neurologice).
Complicaţiile bolii sunt reprezentate de:
- tulburări de memorie;
- modificări comportamentale (impulsivitate şi discernământ redus);
- epilepsie;
- tulburări de dispoziţie;
- tulburări de atenţie, concentrare, planificare, rezolvare a problemelor;
- tulburării motorii (de mişcare).
Prevenirea bolii se face, în special, prin vaccinare, aceasta oferind o protecţie de 95%. După infecţia naturală, imunitatea este de lungă durată (pe viaţă). [1], [4], [5]
Metode de diagnostic
Diagnosticul prezumtiv este făcut, iniţial, de către medicul de familie în funcţie de: debutul simptomelor, istoricul de călătorii a pacientului, existenţa unei muşcături de căpuşă în ultimele 3-4 săptămâni. Se vor realiza un examen fizic general şi un examen neurologic amănunţit. În cazurile grave, se impune internarea pacientului pe o secţie de anestezie şi terapie intensivă pentru susţinerea funcţiilor organismului. Criteriile de confirmare ale bolii sunt redate de către analizele de sânge şi de lichid cefalorahidian, extras prin puncţie lombară, iar testele specifice făcute în aceste caz cuprind:
- anticorpi specifici (IgM, IgG) anti TBE (virusul encefalitei de căpuşă);
- anticorpi anti-IgM în lichidul cefalorahidian;
- determinarea ADN-ului viral în serul pacientului;
- izolarea virală.
Se mai poate recurge şi la investigaţii de imagistică medicală (tomografie computerizată sau rezonanţă magnetică nucleară) pentru a decela alterările produse la nivelul creierului.
Probabilitatea infecţiei este determinată de detectarea în serul pacientului a anticorpilor IgM anti-TBE. [1], [2], [6]
Tratament şi măsuri de prevenţie
Tratament
Tratamentul care se poate oferi în această afecţiune este unul suportiv. În cazurile grave, internarea pe secţiile de anestezie şi terapie intensivă este urmată de ventilaţie mecanică.
Frecvent, în primul stadiu al bolii, pentru reducerea durerilor provocate se poate administra numai medicaţie cu rol analgezic (paracetamol) sau antiinflamator (ibuprofen). În cazurile de meningită sau de encefalită se pot administra: perfuzii cu ser sau cu soluţie Ringer pentru a preveni deshidratarea; oxigenoterapie pe mască sau, în situaţii severe, ventilaţie mecanică şi corticoterapie. După externarea pacientului, se recomandă: odihnă prelungită, antialgice şi antiemetice timp de 7-10 zile.
Atunci când se dezvoltă complicaţiile, este necesară intervenţia unei echipe pluridisciplinare pentru supravegherea evoluţiei pacientului, din care să facă parte: un psiholog clinician sau un medic psihiatru; un terapeut ocupaţional (îl ajută pe pacient să-şi recapete abilitatea de a duce la îndeplinire treburile zilnice); un fizioterapeut şi un logoped.
Măsuri de prevenţie şi tehnica îndepărtării corecte a căpuşelor
Măsurile de prevenţie constau în:
- purtarea unor haine deschise la culoare, cu mâneci lungi, pantaloni lungi introduşi în şosete de culoare deschisă şi textură mai deasă;
- utilizarea pantofilor sport deschişi la culoare fară orificii sau decupaje sau a bocancilor;
- aplicarea de repelenţi (insectifug) direct pe pielea ce ar putea fi muşcată de căpuşă (DEET sau dietil toluamidă) şi pulverizare pe haine a repelenţilor pe bază de permentin;
- plase anti-insecte în jurul patului şi folii de protecţie atunci când persoana doarme pe pământ, în cort;
- mersul pe mijlocul cărărilor şi evitarea atingerii plantelor de pe marginea acestora.
Îndepărtarea imediată şi corectă a căpuşelor
De multe ori, muşcătura nu este foarte dureroasă astfel că este necesară:
- o inspecţie amănunţită a întregului corp, cu precădere a zonei axilare (subraţ), zonei inghinale, picioarelor (spatele genunchilor), regiunii ombilicale (buric), gâtului şi capului;
- la copii, verificarea scalpului şi, în special, a rădăcinii firului de păr;
- înlăturarea căpuşei în întregime, fără a rupe partea posterioară a corpului; capul căpuşei nu trebuie să rămână înfipt în rană; îndepărtarea se va face cu o pensetă fixată cât mai aproape de piele, trăgând ferm; nu este indicată răsucirea decât dacă utilizați un instrument special pentru îndepărtarea căpușei, care presupune mișcarea de rotire;
- nu trebuie strivit corpul căpuşei şi nici nu trebuie aplicată căldură sau diverse substanţe pe ea, aceste metode determinând golirea conţinutului stomacal al căpuşei în rană şi, implicit, transmiterea bacteriilor/virusurilor;
- după înlăturarea căpuşei, se va spăla rana cu alcool şi se va aplica un unguent care să conţină antibiotic cu spectru larg.
Vaccinarea
Vaccinarea este principala metodă de prevenţie a encefalitei produse de muşcătura de căpuşă. Indicaţia de vaccinare este crescută la:
- persoanele care locuiesc în zonele endemice;
- riscul ocupaţional (fermieri, pădurari, tehnicieni în prelucarea lemnului; soldaţi);
- cei care manipulează în laborator produse patologice ce conţin virusul;
- cei care călătoresc în zone de risc.
Protecţia totală este asigurată prin administrarea a trei doze de vaccin. Vaccinarea se poate realiza prin două metode: metoda clasică şi metoda rapidă. Metoda clasică presupune administrarea unei prime doze, urmată de o a doua doză după 1-3 luni şi de ultima doză după 5-12 luni. Metoda rapidă implică administarea unei prime doze, urmată la două săptămâni de administrarea celei de-a doua şi, ulterior, după 5-12 luni şi a unei a treia doze. Rapelul (revaccinarea) este indicat să se facă la 3 ani.
Perioada optimă de vaccinare este iarna pentru a exista deja protecţie în perioada de dezvoltare a larvelor.
Reacţiile adverse ale vaccinului sunt uşoare şi tranzitorii. La adulţi pot apărea: edem la locul injectării, durere locală, oboseală, greaţă, dureri musculare, alterarea stării generale. La copii, efectele adverse locale sunt reprezentate de durere sau sensibilitate crescută la locul injectării, iar dintre cele sistemice se pot menţiona: febra, agitaţia, durerile de cap.
Contraindicaţiile absolute ale administrării vaccinului sunt: existanţa unei boli febrile recente sau a unei alergii documentate la constituenţii vaccinului, inclusiv la proteinele din ou. [1], [3], [4], [6], [7]
- Boala Lyme
- Muscatura de capusa
- Despre boala lyme
- Sunt sau nu imbolnavit?
- Capușă la fetița de trei ani jumatate
- Am nevoie de un tratament cu antibiotice?
- Simptome dupa indepartarea capusei
- Muscatura de capusa