Infectia prin contact sexual cu virusul hepatitic B
Autor: Matei Silvia
Virusul hepatic B poate fi transmis prin contact sexual, mai ales in randul homosexualilor. Doar un sfert din cazuri sunt atribuite transmiterii heterosexuale si o treime prin folosirea in comun de catre narcomani, a seringilor pentru injectiile intravenoase.
Hepatita B este singura BTS pentru care exista un vaccin eficient.
Programele nationale includ imunizarea de rutina a:
- copiilor,
- a personalului medical,
- a celor cu un comportament sexual riscant (parteneri sexuali multipli, practicare a prostitutiei),
- a partenerilor sanatosi precum si a
- purtatorilor cronici de antigen HBS.
Hepatita B este cauzată de un virus Hepadna. Transmiterea prin contact sexual este endemică pe întreg globul, nu se referă la comunități izolate, având o rată de purtători foarte înaltă în particular în Asia de Sud și de Est. Rata înaltă de purtători (până la 10%) se întâlnește, de asemenea, în America Centrală și de Sud, Africa și Asia.
Incidența comunicată a hepatitei B acute: în Europa de Nord-Vest este de 1 caz la 100.000 în populația generală. În Europa de Sud-Vest 6 la 100.000, în Europa Centrală 22 de cazuri la 100.000 de oameni și în Europa de Est 92 de cazuri la 100.000, cu toate că adevărata incidență ar putea fi de 6 ori mai înaltă. Este estimat ca anual în Europa au loc 1 milion de cazuri noi de hepatita B acută și 90.000 cazuri noi de hepatita B cronică.
Purtătorii cronici constituie 5% din populația generală a Europei de Sud, iar în Europa de Nord rata lor generală oscilează între 0,01-0,5%. Totuși, rate de purtători mult mai înalte sunt întâlnite în anumite subgrupuri, inclusiv la utilizatorii de droguri intravenoase, la bărbații homosexuali, la femeile care practică sexul comercial și la emigranții din tarile cu endemicitate înaltă.
Etiologie
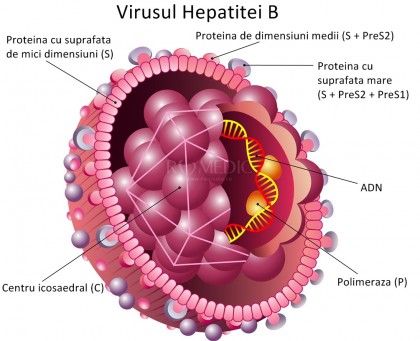
Virusul aparține familiei Hepadnaviridae, genul Hepadnavirus. Se prezintă sub forma unui virion sferic, cu diametrul 42 nm (particula Dane) constituit din ADN circular parțial dublu-catenar (numai 50 – 80% din catena pozitivă este sintetizată), înconjurat de o capsidă cu simetrie icosaedrică purtătoare a AgHBc (antigen) și AgHBe, la nivelul anvelopei (peplos sau supercapsidă) fiind prezent AgHBs. În sângele pacienților infectați coexistă cu particule sferice (22 nm diametru) sau filamentoase (până la 200 nm lungime), purtătoare numai a AgHBs. Nu a putut fi cultivat pe culturi de celule și are o perioadă de incubare lungă (1 până la 3 luni). Virusul hepatitei B este rezistent la acțiunea eterului, la desicare și căldură. Își păstrează infecțiozitatea mai mulți ani la 20 de grade, câteva luni la 30 de grade, câteva ore la 60 de grade. Este distrus la fierbere și cu hipoclorit de sodiu.
Virusul penetrează în hepatocit debarasat de supercapsidă datorită receptorului său pentru albumină. După decapsidare ADN-ul bicatenar incomplet este completat de polimeraza virală, devenind dublu-catenar. Ulterior ADN-ul viral pătrunde în nucleul celulei și ARN polimeraza gazdei transcrie catena în ARN pregenomic și ARN mesager. Virusul hepatitei B nu este citolitic, nu afectează integritatea celulei hepatice. Hepatocitoliza (distrugerea membranei citoplasmatice a celulelor hepatice) este determinată de răspunsul imun al gazdei. Hepatocitele infectate prezintă pe suprafața lor antigene virale, ce stimulează un răspuns imun astfel încât se activează limfocitele T CD8 pozitive și celulele NK care atacă și distrug celulele bolnave, iar anticorpii specifici neutralizează virusul din circulația sangvină.
ADN-ul viral dublu catenar este extrem de stabil, acesta putând persista sub formă de plasmidă în hepatocit, fiind la originea existenței purtătorilor infectați cronic și a fenomenelor de reactivare. ADN-ul viral se poate integra în cromozomul hepatocitelor și poate avea o posibilă acțiune oncogenă. Implicarea transcriptazei inverse se află la originea unei rate de mutații crescute precum: rezistentă la chimioterapice, eșec în cursul seroterapiei sau vaccinare.
Transmiterea prin contact sexual
Transmiterea pe cale sexuală are loc la bărbații homosexuali nevaccinați și corelează cu eventualitatea partenerilor multipli, sexul anal neprotejat și, de asemenea, cu sexul oro-anal.
Transmiterea are loc și după un contact heterosexual, de exemplu, rata de infectare a partenerilor permanenți ai bolnavilor de hepatită B acută este de 18%. Cei care practică sexul comercial sunt expuși la un risc sporit.
Alte căi de transmitere sunt:
- parenteral (sânge, produse din sânge, utilizatori de droguri folosind aceleași ace și seringi, împunsături de ac)
- vertical (de la mama infectată la copil).
Infecții sporadice au loc la persoanele fără factori de risc aparenți, în instituțiile pentru pacienții cu deficiențe mentale și, de asemenea, la copiii în țările cu endemicitate sporită, dar în aceste cazuri căile de transmitere nu sunt bine stabilite.
La pacienții cu un sistem imun normoreactiv replicarea virusului este limitată și survine vindecarea infecției (debarasarea de virus și apariția anticorpilor anti-HBs cu efect protector) după contactul infectant. În 15 – 20% din cazuri infecția devine persistentă, ca urmare a unui răspuns imun ineficient (distrucții celulare fără eliminarea virusului).
Simptomatologie
- Infecția acută (hepatita icterică acută) are o perioadă de incubație de 40-160 de zile. Copiii și 10-50% din adulți (în special cei HIV-pozitivi) prezintă o variantă asimptomatică din punct de vedere clinic al infecției acute. Restul simptomelor sunt coagulopatii (probleme de coagulare a sângelui) encefalopatii, edem cerebral la aproximativ 1% dintre pacienții cu hepatită acută tip B;
- Infecția cronică deseori nu manifestă niciun simptom sau semn clinic. După mulți ani de la infectare pot apărea semne de boală cronică a ficatului.
Examene paraclinice
- Antigen de suprafața (HbsAg)
- Antigen e (HBeAg)
- Anticorpi IgM
- Anti-HBe sau Anti-HBs
- Dozarea ADN-ului virusului hepatitei B
- Screening hepatic prin: aminostranferazele serului (ALT și AST), bilirubina, fosfataza alcalină, timpi de coagulare și sângerare, Gamma GT etc.
În infecția acută aminotransferazele serului (ALT și AST) sunt crescute, la fel și bilirubina în ser. Fosfataza alcalină este de 2 ori mai mare ori față de limita de sus a normalului, cu excepția cazurilor complicate de colestazã. Timpul protrombinei este prelungit cu până la 5 secunde. Prelungirile mai mari indică instalarea insuficienței hepatice.
În infecția cronică examenele paraclinice nu sunt foarte sugestive. În majoritatea cazurilor unica anomalie depistată va fi nivelul ușor elevat al aminotransferazelor și la mulți pacienți funcțiile hepatice vor fi normale.
Managementul pacienților HbsAg-pozitivi
Pacienților li se va recomanda sa evite contactele sexuale neprotejate, inclusiv cel oro-anal, până când vor deveni necontagioși sau partenerii lor vor fi vaccinați. Li se va recomanda să nu doneze sânge. Hepatita B va fi declarată conform legislației în vigoare.
Dacă se presupune că infecția a fost transmisă pe cale sexuală sau din alte considerente, în cazul în care nu s-a efectuat screening-ul la pentru infecții cu transmitere sexuală, pacienții vor fi testați și la alte infecții de acest gen.
Pacientul trebuie conștientizat de implicațiile infecției cu acest virus, impactul pe termen lung asupra sănătății sale cât și a partenerului.
Indicații pentru tratamentul infecției cronice
Pentru pacienții cu infecție HBeAg-pozitivã cu durata mai mare de 6 luni va fi indicată terapia cu alfa-interferon, injecții de 5-20 MU, intramuscular sau adânc subcutanat, de trei ori pe săptămâna, pe parcursul a 12 – 32 săptămâni. Tratamente suplimentare promițătoare, singure sau în combinație, includ lamividina, famciclovirul, adefovirul, timozina alfa-1 și ribavirina. Răspunsul la interferon este cel mai înalt (40 – 50%) la pacienții cu infecție contractată în vârstă adultă și boală inflamatorie a ficatului (nivelele crescute de aminotransferaze sau hepatită cronică activă la biopsia ficatului) și care nu sunt imunocompromiși. Există dovezi că acest tratament este cel mai eficient, economic și reduce complicațiile pe termen lung, precum ciroza sau cancerul hepatic.
Lamivudina și famciclovirul vor suprima replicația virusului hepatitei B în timpul tratamentului și ar putea încetini lezarea ficatului la pacienții HIV-pozitivi. Tratamentul este mai puțin sigur la astfel de pacienți și deseori se dezvoltă rezistența la antivirale pentru virusul hepatitei B, fapt ce uneori duce la exacerbarea afectării.
De altfel, terapia specifică nu este indicată doar în cazul decompensării hepatice, cu toate că vaccinarea contra hepatitei A trebuie acordată, dat fiind pronosticul mai nefavorabil în cazul unei infecții duble (hepatita virală B+A).
Managementul partenerilor sexuali
Anunțarea partenerilor trebuie efectuată și documentată, fiind documentat și rezultatul dispensarizării acestora. Depistarea contactelor va include toate contactele sexuale (vaginale cu penetrație, prin sex anal sau oro-anal) sau partenerii care folosesc același ac, pe parcursul perioadei în care acest caz se consideră infecțios. Perioada infecțioasă durează de la 2 săptămâni înainte de debutul icterului până în momentul când pacientul devine HbsAg negativ.
În cazurile de infecție cronică se vor depista contactele începând cu perioada primului episod de icter sau începând cu timpul din care pacientul se crede infectat, cu toate că acest lucru poate fi mai puțin practic pentru perioade mai mari de 2-3 ani. Se efectuează screening-ul pentru hepatita B a copiilor născuți de mame contagioase dacă aceștia nu au fost vaccinați la naștere.
Dacă este posibil, se poate administra 500 UI de HBSIg intramuscular persoanelor contactate fără imunitate după o singură expunere sexuală neprotejată sau după o expunere parenterală sau după o împunsătură de ac, atunci când se știe că partenerul este contagios. Acest mod este cel mai eficient până la 48 de ore de la expunere și nu este util după mai mult de 7 zile.
Un curs accelerat de vaccin recombinat trebuie oferit celor cărora li s-a administrat HBSIg și tuturor contactelor sexuale sau habituale (doza inițială, apoi la 1, 2 și 12 luni). Se va evita contactul sexual, în special cel penetrant neprotejat, până la obținerea unei vaccinări reușite. Utilizarea prezervativului va reduce rata de transmitere a hepatitei B, dacă pacientul și partenerul continuă să întrețină relații sexuale.
Sarcina și alăptarea în cadrul infecției cu hepatita B
Transmiterea verticală (de la mamă la făt) a infecției are loc în 65-90% din sarcini cu mame HBeAg-pozitive și în circa 10% din cazurile de mame HbsAg-pozitive. Majoritatea (peste 90%) copiilor infectați devin purtători cronici.
Copiii născuți de mame HBsAg pozitive se vaccinează la naștere, de obicei, în combinație cu imunoglobulina specifică hepatitei B (HBSIg) 200 UI, intramuscular. Aceasta reduce transmiterea verticală cu aproximativ 90%. Totuși, dacă HBSIg nu este disponibil, vaccinarea de una singură duce la o prevenire a transmiterii verticale în 66-100% cazuri. Copiii trebuie testați pentru infecția hepatita B (prezența în sânge HBsAg și anti-HBs) la 4-6 săptămâni după a treia doză de vaccin. Mamele infectate pot să continue să alăpteze, deoarece aceasta activitate nu duce la creșterea riscului de transmitere, virusul nefiind transmis prin laptele matern.
Prevenirea primară sau vaccinarea
Transmiterea hepatitei virale B poate fi redusă prin evitarea sexului neprotejat cu penetrație anală și vaginală și a contactului oro-anal sau prin utilizarea condoamelor dacă partenerul este HBsAg-pozitiv sau statutul său este necunoscut. Se recomandă vaccinarea universală.
Orarul vaccinărilor, atât pentru vaccinul monovalent, cât și pentru cel combinat contra hepatitei A+B, este următorul: doza inițială, peste o lună, peste 6 luni, de obicei, prin administrare intramusculară la nivelul mușchiului deltoid. Se va testa pentru a detecta răspunsul la 4-12 săptămâni după administrarea ultimei doze. Un curs accelerat de vaccinare pentru cei expuși unui risc foarte înalt (contacte sexuale sau habituale cu indivizii HBsAg-pozitivi) poate fi oferit după schema: doza inițială, apoi următoarele doze la 1, 2 și 12 luni.
Persoanele care nu manifestă un răspuns sau demonstrează un răspuns de o intensitate insuficientă, de obicei, reacționează la dozele ulterioare (până la trei administrări), în mod ideal administrate ca un curs repetat, manifestând rate de răspuns până la 100%.
Când cursul primar de vaccinare este incomplet, dozele omise pot fi administrate pentru a completa schema de vaccinare până la 4 ani mai târziu, fără necesitate de a iniția din nou un curs deplin. Dovezile mai recente confirmă ca adulții și copiii imuno-competenți care au răspuns la cursul primar de vaccinare nu au nevoie de doze de revaccinare pe parcursul a cel puțin 15 ani. Totuși, pacienții imunocompromiși, respectiv cei infectați cu HIV sau insuficiență renal, au nevoie de revaccinare când nivelul de anti-HBs cade sub 10 UI/L.
Pacientul necesită monitorizare pe termen lung. În cazul infecției acute se cer testele obișnuite ale funcției hepatice la fiecare 1 până la 4 săptămâni. Eventualele cronicizări trebuie depistate prin investigarea repetată a prezentei HbsAg după 6 luni, chiar dacă funcția hepatică este normală. În cadrul infecției cronice pacientul este obligat să se prezinte pentru controale periodice la medicul specialist.
- Transaminaze crescute?
- Hepatita
- Analiza Fibromax
- Se poate tratament naturist?
- Imunizare anti hepatita a si b
- Hepatita autoimuna? Rog raspuns urgent
- Interpretare analize hepatita B
- Aghbs pozitiv dar si Ac hbs pozitivi...la ce rezultat poate duce acest lucru in viitor ?!
- Hepatita B analize