Lombosciatica
©
Autor: Oana - Raluca Neagu
Lombosciatica sau nevralgia sciatică reprezintă un sindrom dureros cu localizare la nivelul teritoriului nervului sciatic:
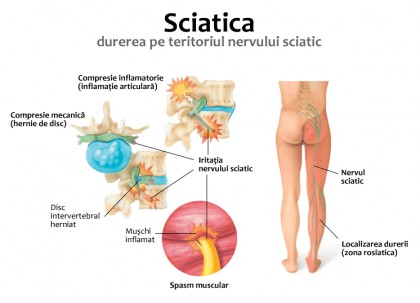
Discul intervertebral este situat între două vertebre consecutive, realizând legătura dintre acestea. El este alcătuit din nucleul pulpos, ce este o formaţiune gelatinoasă, ovalară şi inelul fibros, alcătuit din lamele fibroase ce se dispun concentric faţă de nucleu. Din cauza modalităţii de inserţie a ligamentelor fibroase, există o fragilitate fiziologică la nivelul porţiunii posterioare a inelului fibros. De asemenea, durerea apare deoarece numai partea posterioară a inelului fibros este inervată de către o ramură recurentă a rădăcinii nervoase posterioare.
Odată cu înaintarea în vârstă apare o deteriorare fiziologică a discului intervertebral, această deteriorare fiind favorizată şi chiar accelerată prin asocierea cu traumatisme, tulburări ale staticii coloanei vertebrale, obezitate, afecţiuni metabolice, predispoziţia genetică.
În aceste condiţii, nucleul pulpos degenerează fibros, iar la nivelul inelului fibros apar fisuri sau fante. Aceste fisuri permit angajarea unui fragment de nucleu fibros, angajare ce este dureroasă dacă a avut loc la nivelul porţiunii posterioare a inelului. Aceasta poate avea caracter repetitiv, determinând crize repetitive de lumbago. În cazul herniei de disc, angajarea unui fragment la nivelul unei fante şi exteriorizarea acestuia în special posteo-lateral determină durere: lumbago acut, lombalgie cronică de origine discală. Acest fragment exteriorizat poate totodată să comprime structurile nervoase vecine reprezentate de rădăcini sau chiar apariţia unui sindrom de coadă de cal. Dacă fragmentul este exteriorizat antero-lateral, durerea nu apare, însă în timp apare osteofitoza interdiscoligamentară.
Pe lângă hernia de disc există şi alte cauze ce determină instalarea lombosciaticii, pe care le voi prezenta în cele ce urmează.
Cauze determinante a lombosciaticii radiculare „non-discale”:
a. Rahidiene:
b. Intrarahidiene: tumori (neurinomul, meningiomul, hemangioblastomul, chistul arahnoidian de filum terminale), epidurite, anomalii de sac dural.
Lombosciatica plexulară este determinată de obicei de compresiuni ale plexului sacrat prin intermediul unor tumori în micul bazin, prin fracturi, hematoame sau fibroză instalată consecutiv radioterapiei.
Lombosciatica tronculară poate fi determinată de traumatisme ale bazinului, hematoame, infecţii, tumori.
Lombosciatica cordonală poate aparea consecutiv compresiunii fasciculului spino-talamic dorsal sau cordoanelor posterioare. Etiologia este reprezentată de tumori, spondilodiscite infecţioase, scleroza multiplă.
 Alege-ți medicul și fă o programare!
Alege-ți medicul și fă o programare!
Peste 13000 de cabinete medicale își prezintă serviciile pe ROmedic.
Există situaţii în care durerea rămâne localizată lombar, situaţie în care este dificil de identificat rădăcina afectată.
Intensitatea durerii variază în funcţie de percepţia fiecăruia, şi este accentuată de situaţii ce presupun efort sau mobilizarea coloanei precum tuse, defecaţie, mers, ortostaţiune, statul pe scaun şi este calmată de decubit.
La inspecţie, bolnavul fiind în ortostatism, se observă frecvent poziţia antalgică pe care acesta o adoptă: dispariţia lordozei lombare, cu sau fără cifoză lombară şi scolioză cu concavitatea de partea durerii. Bolnavul prezintă limitarea mobilităţii coloanei, cu redoarea regiunii lombare la flexia anterioară a corpului.
Proba Neri: la încercarea bolnavului de a atinge solul cu mâna, acesta este nevoit să flecteze genunchiul afectat.
La palpare
Aplicarea de presiune median sau paramedian, la nivelul discurilor L4-L5 sau L5-S1 determină durere.
Manevrele de elongaţie sunt pozitive:
Punctele Valleix situate pe traiectul nervului sciatic sunt dureroase:
Reflexul achilian poate fi diminuat sau abolit în lombosciatica cauzată de afectarea S1.
Pot fi prezente şi tulburări obiective reprezentate de hipoestezia superficială distală de la nivelul feţei dorsale a piciorului şi degetului mare pentru L5 sau de la nivelul marginii externe a piciorului şi degetul V pentru S1.
Uneori, în herniile de disc voluminoase, lombosciatica poate fi urmată de instalare sindromului de coadă de cal ce se caracterizează prin: sciatalgie bilaterală, paralizie distală flască, amiotrofii ale membrelor inferioare, abolirea reflexului achilian, abolirea reflexului anal, anestezie în şa şi tulburări genito-sfincteriene.
În prezent radiografia nu mai este utilizată deoarece nu furnizează suficiente informaţii pentru identificarea unei hernii de disc sau a altei patologii ce comprimă rădăcina respectivă, metodele imagistice utilizate find RMN şi CT.
Forme clinice de lombosciatică:
Diagnosticul diferenţial se face cu:
Eşecul terapiei conservatoare va necesita abordarea altei conduite precum infiltraţii epidurale sau paravertebrale cu corticosteroizi, elongaţii vertebrale sau manipulări vertebrale.
Tratamentul chirurgical este indicat după două luni de la tratamentul corespunzător, dar fără ameliorarea simptomatologiei.
Indicaţii:
- Regiunea lombară inferioară;
- Fesă;
- Faţa posterioară a copsei;
- Faţa posterioară a gambei;
- Gleznă.
Etiologie
Lombosciatica este mai frecventă între 30 şi 60 de ani, afectând ambele sexe, cu o frecvenţă mai crescută la sexul masculin.Discul intervertebral este situat între două vertebre consecutive, realizând legătura dintre acestea. El este alcătuit din nucleul pulpos, ce este o formaţiune gelatinoasă, ovalară şi inelul fibros, alcătuit din lamele fibroase ce se dispun concentric faţă de nucleu. Din cauza modalităţii de inserţie a ligamentelor fibroase, există o fragilitate fiziologică la nivelul porţiunii posterioare a inelului fibros. De asemenea, durerea apare deoarece numai partea posterioară a inelului fibros este inervată de către o ramură recurentă a rădăcinii nervoase posterioare.
Odată cu înaintarea în vârstă apare o deteriorare fiziologică a discului intervertebral, această deteriorare fiind favorizată şi chiar accelerată prin asocierea cu traumatisme, tulburări ale staticii coloanei vertebrale, obezitate, afecţiuni metabolice, predispoziţia genetică.
În aceste condiţii, nucleul pulpos degenerează fibros, iar la nivelul inelului fibros apar fisuri sau fante. Aceste fisuri permit angajarea unui fragment de nucleu fibros, angajare ce este dureroasă dacă a avut loc la nivelul porţiunii posterioare a inelului. Aceasta poate avea caracter repetitiv, determinând crize repetitive de lumbago. În cazul herniei de disc, angajarea unui fragment la nivelul unei fante şi exteriorizarea acestuia în special posteo-lateral determină durere: lumbago acut, lombalgie cronică de origine discală. Acest fragment exteriorizat poate totodată să comprime structurile nervoase vecine reprezentate de rădăcini sau chiar apariţia unui sindrom de coadă de cal. Dacă fragmentul este exteriorizat antero-lateral, durerea nu apare, însă în timp apare osteofitoza interdiscoligamentară.
Pe lângă hernia de disc există şi alte cauze ce determină instalarea lombosciaticii, pe care le voi prezenta în cele ce urmează.
Cauze determinante a lombosciaticii radiculare „non-discale”:
a. Rahidiene:
- Tumori primare sau secundare: hemopatii maligne (mielom, tumori benigne: chist, anevrism osos, osteom, angiom vertebral), tumori maligne: osteosarcom, boala Paget;
- Infecţioase - spondilodiscita;
- Canal lombar strâmt;
b. Intrarahidiene: tumori (neurinomul, meningiomul, hemangioblastomul, chistul arahnoidian de filum terminale), epidurite, anomalii de sac dural.
Lombosciatica plexulară este determinată de obicei de compresiuni ale plexului sacrat prin intermediul unor tumori în micul bazin, prin fracturi, hematoame sau fibroză instalată consecutiv radioterapiei.
Lombosciatica tronculară poate fi determinată de traumatisme ale bazinului, hematoame, infecţii, tumori.
Lombosciatica cordonală poate aparea consecutiv compresiunii fasciculului spino-talamic dorsal sau cordoanelor posterioare. Etiologia este reprezentată de tumori, spondilodiscite infecţioase, scleroza multiplă.
Peste 13000 de cabinete medicale își prezintă serviciile pe ROmedic.
Simptomatologie
Principalul simptom pentru lombosciatica este reprezentat de durerea ce se instalează de obicei brusc, cu iradiere la nivelul membrului inferior. Lombalgia poate fi sau nu precedată de lumbago sau de lombosciatalgie. La câteva zile de la debut, durerea se sistematizează la nivelul teritoriului rădăcinii afectate:- L5: durerea este localizată în regiunea lombară, fesă, faţa postero-externă a coapsei, faţa externă a genunchiului, faţa antero-externă a gambei, merge anterior de maleola externă şi ajunge până la nivelul feţei dorsale a piciorului, în degetul mare;
- S1: durerea este localizată pe faţa posterioară a coapsei, genunchi, molet, merge posterior de maleola externă şi se termină la nivelul plantei sau la nivelul marginii externe a piciorului până la nivelul degetului V.
Există situaţii în care durerea rămâne localizată lombar, situaţie în care este dificil de identificat rădăcina afectată.
Intensitatea durerii variază în funcţie de percepţia fiecăruia, şi este accentuată de situaţii ce presupun efort sau mobilizarea coloanei precum tuse, defecaţie, mers, ortostaţiune, statul pe scaun şi este calmată de decubit.
Diagnostic
Diagnosticul se pune pe baza simptomatologiei anterior descrise, examenului clinic şi paraclinic.Examenul clinic
Examenul clinic presupune examenul pe aparate şi sisteme şi examenul neurologic.La inspecţie, bolnavul fiind în ortostatism, se observă frecvent poziţia antalgică pe care acesta o adoptă: dispariţia lordozei lombare, cu sau fără cifoză lombară şi scolioză cu concavitatea de partea durerii. Bolnavul prezintă limitarea mobilităţii coloanei, cu redoarea regiunii lombare la flexia anterioară a corpului.
Proba Neri: la încercarea bolnavului de a atinge solul cu mâna, acesta este nevoit să flecteze genunchiul afectat.
La palpare
Aplicarea de presiune median sau paramedian, la nivelul discurilor L4-L5 sau L5-S1 determină durere.
Manevrele de elongaţie sunt pozitive:
- Manevra Bonnet: flexia gambei pe coapsă de către examinator şi a coapsei pe bazin cu adducţie bruscă a membrului afectat determină durere;
- Manevra Lasegue: ridicarea membrului afectat aflat în extensie de către examinator determină durere la un unghi foarte redus.
Punctele Valleix situate pe traiectul nervului sciatic sunt dureroase:
- punctul lombar juxtavertebral;
- la nivelul scobiturii ischiatice;
- posterior de marele trohanter;
- la nivelul mijlocului feţei posterioare a coapsei;
- la nivelul fosei poplitee;
- la nivelul gâtului peroneului;
- la nivelul tendonului lui Achile;
- în regiunea plantară.
Examenul neurologic
Examenul neurologic va identifica tulburări de ortostatică şi mers, limitarea mişcărilor active a articulaţiilor membrului afectat. Uneori poate fi prezent deficit motor, discret ce interesează muşchiul tibial anterior, peronierii laterali şi extensorul degetelor pentru hernia L5 sau flexorii degetelor pentru hernia S1. Acest deficit motor poartă denumirea de lombosicatică parezantă. Dacă deficitul motor este mai important, însoţit de hipotonie şi amiotrofie rapid instalată, denumirea va fi de lombsciatică paralizantă.Reflexul achilian poate fi diminuat sau abolit în lombosciatica cauzată de afectarea S1.
Pot fi prezente şi tulburări obiective reprezentate de hipoestezia superficială distală de la nivelul feţei dorsale a piciorului şi degetului mare pentru L5 sau de la nivelul marginii externe a piciorului şi degetul V pentru S1.
Uneori, în herniile de disc voluminoase, lombosciatica poate fi urmată de instalare sindromului de coadă de cal ce se caracterizează prin: sciatalgie bilaterală, paralizie distală flască, amiotrofii ale membrelor inferioare, abolirea reflexului achilian, abolirea reflexului anal, anestezie în şa şi tulburări genito-sfincteriene.
Investigaţii paraclinice
Sunt necesare analize precum VSH şi hemoleucograma la care se adaugă examene imagistice: radiografia standard cu patru clişee în poziţie ortostatică: bazin faţă, rahis lombar faţă şi profil, disc L5-S1 faţă.În prezent radiografia nu mai este utilizată deoarece nu furnizează suficiente informaţii pentru identificarea unei hernii de disc sau a altei patologii ce comprimă rădăcina respectivă, metodele imagistice utilizate find RMN şi CT.
Forme clinice de lombosciatică:
- lombosciatica parezantă sau paralizantă;
- lombosciatica cu sindrom de coadă de cal;
- lombosciatica hiperalgică ce se caracterizează prin o intensitate foarte mare a durerii ce nu este calmată de antalgice sau antiinflamatoare;
- lombosciatica trunchiată fie înaltă- durerea este la localizată până la nivelul fesei sau distală;
- lombosciatica bilaterală ce apare de obicei consecutiv a două hernii sau a unei hernii mediane voluminoase;
- lombosciatica în basculă
- lombosciatica persistentă sau recidivantă.
Diagnosticul diferenţial se face cu:
- Durerea de origine coxo-femurală;
- Nevralgia crurală sau obturatorie;
- Durerea articulară posterioară;
- Durerile cauzate de patologia arterială a membrelor inferioare precum arteriopatia obliternată a membrelor inferioare.
Tratament
În cazul lombosciaticii de intensitate medie la care fenomenele neurologice lipsesc, tratamentul abordat este de regulă cel conservator. Se recomandă repaus la pat timp de 15-21 de zile la care se asociază antiinflamatoare nesteroidiene precum Brufen, Diclofenac, Voltaren, miorelaxante: Mydocalm, Clorzoxazonă, Muscalm, aplicaţii calde la nivelul zone lomabare şi antalgice: Aspirină, Paracetamol.Eşecul terapiei conservatoare va necesita abordarea altei conduite precum infiltraţii epidurale sau paravertebrale cu corticosteroizi, elongaţii vertebrale sau manipulări vertebrale.
Tratamentul chirurgical este indicat după două luni de la tratamentul corespunzător, dar fără ameliorarea simptomatologiei.
Indicaţii:
- Lombosciatica hiperalgică;
- Lombosciatica paralizantă;
- Lombosciatica cu sidrom de coadă de cal;
- Lombosciatica cu aspect de claudicaţie intermitentă.
Din Ghidul de sănătate v-ar putea interesa și:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Hemangiom vertebral. Va rog un sfat.
- Este hernie de disc sau tot lombosciatica?
- Artroza rotuliana incipienta + Lombosciatica
- Lombosciatica
- Bolnav la coloana
- Coloana sciatic
- Lombosciatica acuta, hiperlordoza lombara
- Bunic de 80 ani diagnosticat cu lombosciatica