Cum gestionăm dermatita atopică?
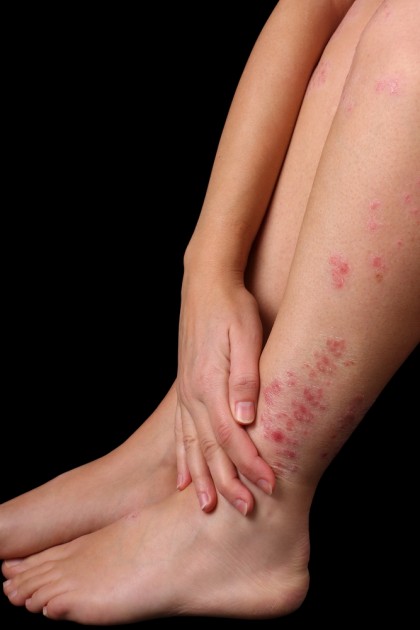
Dermatita atopică (eczema atopică), este o boală alergică a pielii, necontagioasă, dar cu caracter recurent. Evoluează sub forma unor episoade de durată variabilă și este adesea legată de alte manifestări alergice, precum astmul sau rinita alergică (febra fânului). Se recunoaște prin roșeață, mâncărime slabă și apariția unor vezicule mici care evoluează în cruste. Este asociată cu un nivel seric crescut de IgE (1).
Netratată, dermatita atopică poate avea un impact substanțial asupra calității vieții. Tratamentul presupune evitarea substanțelor alergenice, întărirea stratului superficial al pielii prin medicamente ce ameliorează simptomele și previn recidivele (2).
Cât de frecvent se manifestă dermatita atopică?
Dermatita atopică este cea mai frecventă boală a pielii, fiind observată chiar și la sugari. 70% dintre cazuri au fost identificate până la vârsta de 5 ani, iar 50% dintre pacienți constată reapariția dermatitei atopice la vârsta adultă (3).
La 45% dintre copii, debutul dermatitei atopice are loc în primele 6 luni de viață (4), în primul an de viață la 60% și înainte de vârsta de 5 ani la cel puțin 85% dintre pacienți. Persoanele de sex feminin sunt mai frecvent afectate. (5)
Care sunt factorii de risc pentru dezvoltarea dermatitei atopice?
Dermatita atopică pare a fi favorizată de următorii factori:
- predispoziția genetică (copiii părinților atopici sunt mai frecvent afectați). Gena filagrinei (proteină implicată în coeziunea și menținerea hidratării stratului superior al epidermului) este afectată; (6)
- o reacție imună la diferite substanțe și factori de mediu (agravare în cazul suprainfectiei, stresului); dermatita poate fi legată de o alergie la ouă, proteine din laptele de vacă sau alune, de acarienii din praf, părul de animale, polenul sau anumite articole de igienă, detergenți, balsam de rufe (7);
- frecvența sa mai mare la femei sugerează un rol al hormonilor feminini (estrogen și progesteron) în apariția bolii (6).
Așadar, apare în contextul unui cumul de factori genetici și de mediu. Expunerea timpurie a sistemului imunitar la o mare varietate de substanțe este o altă ipoteză ce ar favoriza dezvoltarea ulterioară a atopiilor (8).
Cum recunoaștem dermatita atopică?
Dermatita atopică sau eczema atopică se caracterizează prin patru etape de evoluție:
- apariția unor pete roșii, calde, ce produc mâncărime;
- în câteva ore se observă mici vezicule cu persistența mâncărimilor; ruperea veziculelor în urma scărpinării provoacă scurgerea unui lichid limpede;
- ulterior se formează mici cruste cu nuanță gălbuie; acestea cad în câteva zile;
- leziunile roşii şi netede extinse, specifice. Aceste leziuni pot să dispară temporar, pot recidiva sau evolua într-o formă cronică, unde pielea este excesiv de uscată (9).
Treptat, pielea deteriorată se îngroașă și devine mai închisă, iar mâncărimea persistă, chiar și în absența veziculelor. Dermatita atopică cronică presupune persistența simptomelor mai mult de șase luni.
Sugarii pot prezenta papule și vezicule eritematoase pe obraji, frunte sau scalp, intens pruriginoase. Între 2 ani și pubertate, apar mai multe papule și plăci lichenificate, cu aspect de dermatită cronică ce implică mâinile, picioarele, încheieturile, gleznele, regiunea antecubitală și poplitee.
La adulți, dermatita atopică începe la pubertate și se manifestă în continuare la nivelul zonelor de flexie ale membrelor, față și gât, partea superioară a brațelor, dorsul mâinilor, picioarelor, degetelor de la mâini și de la picioare. Erupția se caracterizează prin papule și plăci eritematoase uscate ce se pot descuama, dar și prin formarea de plăci mari lichenificate, cronice (5).
Cum se pune diagnosticul de dermatită atopică?
Diagnosticul dermatitei atopice se bazează pe examinarea leziunilor, recunoașterea celor patru faze evolutive tipice ale eczemei și, eventual, examinarea microscopică a unei probe de pe piele (de exemplu, celule exfoliate). Trebuie identificată cauza apariției eczemei, iar anamneza are un rol major (10).
Atunci când este suspectă o anumită substanță, medicul poate cere efectuarea unor teste alergologice pentru a-i confirma diagnosticul. Sunt aplicate mai multe substanțe pe diferite zone ale spatelui, brațului sau pieptului pacientului. Două zile mai târziu, se caută posibile reacții. Sunt recomandate în caz de eșec terapeutic (10).
Dermatita atopică trebuie diferențiată de dermatita iritativă sau eczema iritativă de contact, care este o boală inflamatorie a pielii cauzată de agresiuni din mediu (frecări, abraziuni, căldură, frig, chimicale, plante iritante, etc.), fără a fi implicat un teren alergic. Spre deosebire de dermatita atopică, dermatita iritativă nu produce mâncărime, iar roșeața care apare în acest context este limitată la zona în care pielea a fost „atacată”. Dermatita iritativă afectează apărarea pielii și poate favoriza apariția eczemei alergice (10).
Complicațiile dermatitei atopice
- Suprainfectia este cea mai frecventă complicație a dermatitei atopice. Pielea se poate infecta ca urmare a gratajului, iar o scurgere purulentă întârzie vindecarea. Suprainfecția se poate datora stafilococului auriu (și provoacă impetigo) sau virusului herpetic (sindromul Kaposi-Juliusberg, cu potențial grav, mai ales la copii). Din acest motiv, o persoană cu manifestare herpetică trebuie să evite să intre în contact cu un pacient cu eczemă;
- Cicatrici vizibile și inestetice;
- astm sau rinită alergică; copiii care au avut astfel de eczeme în copilărie, au un risc mai mare de a dezvolta astm bronșic sau o alergie respiratorie ca adulți. (11)
Poate fi prevenită dermatita atopică?
Nu există mijloace clar identificate de prevenire a dermatitei atopice. Cu toate acestea, episoadele par mai puțin frecvente în rândul persoanelor care își îngrijesc pielea: băi și dușuri călduțe, folosirea de săpunuri sau geluri fără săpun, aplicarea sistematică de creme sau loțiuni emoliente (care hidratează stratul superior al epidermei) după spălare etc (8).
Pentru persoanele a căror muncă presupune expunerea mâinilor la diverse agresiuni (produse chimice, abraziuni, frig, etc.), este important să se păstreze intactă bariera exterioară a pielii: folosirea mănușilor (eventual cu submănuși de bumbac pentru a evita transpirația excesivă, care este, de asemenea, agresivă pentru piele) și aplicarea regulată de creme emoliente și protectoare (pentru „mâinile uscate și deteriorate”) (3).
Dacă există antecedente de boli alergice în familie:
- Alăptați-vă copilul cât mai mult timp posibil. Discutați cu medicul dumneavoastră despre laptele special care există pentru copiii din familii atopice și pentru cei care sunt alergici la proteinele din laptele de vacă;
- Evitați să diversificați dieta prea devreme;
- Evitați factorii alergici care par să declanșeze episoadele alergice (alimente, păr, etc.);
- Optați pentru haine și cearșafuri din bumbac spălate cu produse cât mai puțin nocive;
- Aspirați regulat camera copilului și spălați regulat jucăriile. (3)
Tratamentul dermatitei atopice
Tratamentul dermatitei atopice urmărește îmbunătățirea calității vieții:
- vindecarea leziunilor si prevenirea riscului de suprainfectie;
- prevenirea recidivelor;
- prevenirea și vindecarea pielii uscate. (12)
Pentru a proteja pielea, sunt necesare creme emoliente și hidratante aplicate după fiecare contact cu apa sau frig. Îmbogățirea dietei cu nutrienți ce susțin bariera fiziologică a pielii este de asemenea utilă (acizi grași, vitamina A și E) (12).
Se pot pune lua și alte măsuri:
- mentinerea umidității mediului ambiental acasă și la locul de muncă;
- evitarea transpirației;
- eliminarea detergenților agresivi sau parfumați;
- purtarea mănușilor de bumbac noaptea (pentru a evita gratajul);
- purtarea hainelor din materiale din bumbac sau mătase (evitarea textilelor sintetice); (12)
Tratamente locale
- Corticoizii topici (unguente, creme si loțiuni care conțin cortizon) ameliorează roșeața și mâncărimea. Alegerea corticosteroidului local este legată de tipul eczemei și de severitate, precum și de sensibilitatea individuală a fiecărui pacient. Ele sunt prescrise sub formă de cremă atunci când leziunile curg, sub formă de unguent când leziunile sunt uscate sau când pielea este îngroșată, și sub formă de loțiune când scalpul este afectat. Corticosteroizii topici sunt contraindicați atunci când pielea este infectată sau ulcerează. Utilizarea corticosteroizilor se face sub supravegherea medicului, în cure intermitente (3)
- Administrarea unui imunosupresor topic, Tacrolimus, sub formă de unguent în tratamentul dermatitei atopice, în caz de eșec sau intoleranță la alte tratamente convenționale locale precum corticosteroizii (13).
- Alternativ cu corticosteroizii, se pot folosi creme care conțin glicerol, vaselină și parafină lichidă ce au proprietăți emoliente. Pielea uscată (xeroza) este frecvent asociată dermatitei atopice (13).
- Anticorpi monoclonali (Dupixent) sunt rezervați formelor moderat-severe de dermatită atopică (13).
- Inhibitorii enzimatici JAK, tratament relativ nou, blochează inflamația, contribuie la îmbunătățirea aspectului pielii, reduc mâncărimea. Doar la recomandarea medicului (14).
- Fotochemoterapia (PUVA) este un tratament dezvoltat pentru a trata psoriazisul. Pacientul ingeră o substanță fotosensibilă, psoralen, iar apoi eczema este expusă la radiații UV. Sub efectul acestor raze, psoralenul este activat și provoacă moartea celulelor alterate. Fototerapia este prescrisă în dermatita atopică rezistentă și ca alternativă la tratamentele imunomodulatoare administrate oral (15).
- În formele severe de dermatită atopică la nivelul mâinii și când tratamentul cu corticosteroizi este ineficient, medicul dermatolog poate prescrie un tratament pe bază de alitretinoină (15).
2. New Insights and Treatments in Atopic Dermatitis - ClinicalKey. Accessed February 22, 2022. https://www-clinicalkey-com.dbproxy.umfiasi.ro/#!/content/playContent/1-s2.0-S0031395519300902?returnurl=https:%2F%2Flinkinghub.elsevier.com%2Fretrieve%2Fpii%2FS0031395519300902%3Fshowall%3Dtrue&referrer=https:%2F%2Flogin.dbproxy.umfiasi.ro%2F
3. Williams HC. Atopic Dermatitis. N Engl J Med. 2005;352(22):2314-2324. doi:10.1056/NEJMcp042803
4. Mocanu M, Vâță D, Alexa AI, et al. Atopic Dermatitis—Beyond the Skin. Diagnostics. 2021;11(9):1553. doi:10.3390/diagnostics11091553
5. Akdis CA, Akdis M, Bieber T, et al. Diagnosis and treatment of atopic dermatitis in children and adults: European Academy of Allergology and Clinical Immunology/American Academy of Allergy, Asthma and Immunology/PRACTALL Consensus Report. J Allergy Clin Immunol. 2006;118(1):152-169. doi:10.1016/j.jaci.2006.03.045
6. Kim J, Kim BE, Leung DYM. Pathophysiology of atopic dermatitis: Clinical implications. Allergy Asthma Proc. 2019;40(2):84-92. doi:10.2500/aap.2019.40.4202
7. David Boothe W, Tarbox JA, Tarbox MB. Atopic Dermatitis: Pathophysiology. Adv Exp Med Biol. 2017;1027:21-37. doi:10.1007/978-3-319-64804-0_3
8. Katayama I, Aihara M, Ohya Y, et al. Japanese guidelines for atopic dermatitis 2017. Allergol Int Off J Jpn Soc Allergol. 2017;66(2):230-247. doi:10.1016/j.alit.2016.12.003
9. Katoh N, Ohya Y, Ikeda M, et al. Clinical practice guidelines for the management of atopic dermatitis 2018. J Dermatol. 2019;46(12):1053-1101. doi:10.1111/1346-8138.15090
10. Waldman AR, Ahluwalia J, Udkoff J, Borok JF, Eichenfield LF. Atopic Dermatitis. Pediatr Rev. 2018;39(4):180-193. doi:10.1542/pir.2016-0169
11. Sidbury R, Kodama S. Atopic dermatitis guidelines: Diagnosis, systemic therapy, and adjunctive care. Clin Dermatol. 2018;36(5):648-652. doi:10.1016/j.clindermatol.2018.05.008
12. Darsow U, Wollenberg A, Simon D, et al. ETFAD/EADV eczema task force 2009 position paper on diagnosis and treatment of atopic dermatitis. J Eur Acad Dermatol Venereol. 2010;24(3):317-328. doi:10.1111/j.1468-3083.2009.03415.x
13. Practitioners TRAC of general. Atopic dermatitis in children. Australian Family Physician. Accessed February 22, 2022. https://www.racgp.org.au/afp/2016/may/atopic-dermatitis-in-children
14. Cabanillas B, Brehler AC, Novak N. Atopic dermatitis phenotypes and the need for personalized medicine. Curr Opin Allergy Clin Immunol. 2017;17(4):309-315. doi:10.1097/ACI.0000000000000376
15. Gupta AK, Anderson TF. Psoralen photochemotherapy. J Am Acad Dermatol. 1987;17(5 Pt 1):703-734. doi:10.1016/s0190-9622(87)70255-2
Copyright ROmedic: Articolul se află sub protecția drepturilor de autor. Reproducerea, chiar și parțială, este interzisă!
- Dermatita atopica sau de contact sau... altceva?
- Ochii umflati si cu riduri
- Dermatita atopica care nu mai trece
- Dermatita atopica la copii si raceala
- Probleme cu pielea
- Zona roșie cu bubițe foarte mici pe gat si ambele maini in zona pliurilor - alergie?
- Dermatita atopica
- Dermatita atopica-nu a trecut dupa 2 ani
- Iritație la încheieturile gleznelor/pliuri