Artrita (poliartrita) reumatoidă
Autor: Dr. Purtan Teodora
Artrita sau poliartrita reumatoidă este o afecțiune reumatismală caracterizată prin inflamația cronică a articulațiilor însoțită de deformare progresivă și distrugere a cartilajului și a oaselor articulare.
Această afecțiune prezintă caracter infiltrativ-proliferativ, are o patogenie autoimună și determină apariția a numeroase manifestări clinice sistemice. [4], [8]
Epidemiologie
Poliartrita este o afecțiune frecvent diagnosticată în toate țările, indiferent de climat. Aproximativ 10% din afecțiunile reumatologice sunt reprezentate de poliartrita reumatoidă, aceasta fiind cea mai frecvent întâlnită afecțiune reumatismală inflamatorie în practica medicală.
Poliartrita reumatoidă este mult mai frecvent întâlnită în rândul persoanelor de sex feminin, rata de afectare între bărbați și femei fiind de 1 la 3 în favoarea femeilor.
Incidența maximă a bolii este întâlnită în rândul persoanelor aflate în decada a patra și a cincea de viață. [1], [2], [8]
Cauze și factori de risc
Cauzele apariției și dezvoltării bolii sunt necunoscute. Au fost descriși mai mulți factori favorizanți care, prin prezență, pot favoriza apariția inflamației articulare:
- factorul genetic - studiile au arătat că persoanele cu istoric familial de poliartrită reumatoidă sunt mult mai expuse riscului de a dezvolta această afecțiune; în cadrul poliartritei reumatoide, inflamația articulară este însoțită de creșterea nivelului antigenelor de histocompatibilitate HLA-DR4 și HLA-DR1; la persoanele sănătoase, nivelul antigenelor de histocompatibilitate amintite este de 20-30%, pe când în rândul bolnavilor cu poliartrită, nivelul antigenelor este de 60-70%;
- factorul imunologic - în sângele persoanelor bolnave a fost observată creșterea numărului de anticorpi anti-proteine citrulinate (ACPA) precum și a factorului reumatoid (autoanticorp specific anti-IgG); citrulinarea reprezintă procesul de transformare a argininei din componența proteinelor citoscheletale (care sunt citokeratina, filagrina și vimentina) la citrulină; ACPA acționează împotriva citrulinei, favorizând astfel apariția și progresia leziunilor inflamatorii la nivelul sinovialei articulare; factorul reumatoid este un auto-anticorp care apare la majoritatea bolnavilor cu poliartrită reumatoidă;
- factori infecțioși - studiile au indicat implicarea unui număr crescut de bacterii sau virusuri în apariția și dezvoltarea poliartritei reumatoide: virusul Epstein-Barr, Mycobacterium tuberculosis.
- genul - poliartrita reumatoidă este o afecțiune mult mai frecvent întâlnită în rândul femeilor, fapt ce s-ar putea explica prin hormonii estrogeni, a căror acțiune se răsfrânge și asupra sistemului imunitar;
- fumatul - persoanele fumătoare sunt mult mai predispuse la apariția poliartritei reumatoide decât cele nefumătoare; la nivelul arborelui respirator la persoanele fumătoare apar leziuni de inflamație cronică în urma cărora are loc stimularea mecanismelor imunologice nespecifice cu declanșarea procesului de citrulinare a proteinelor; astfel se explică depistarea unui număr crescut de ACPA în sângele persoanelor fumătoare. [5], [8], [13], [14]
Patogenie
Mecanismul care duce la apariția poliartritei reumatoide poate fi împărțit în patru etape de evoluție:
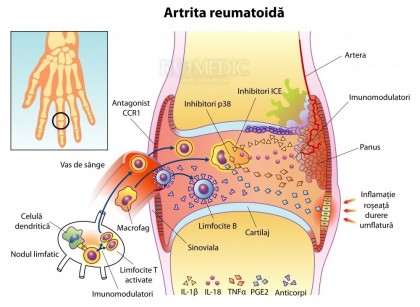
- implicarea celulelor specifice inflamației, aflate în componența măduvei hematopoietice și a țesuturilor limfatice; prin intermediul moleculelor de adeziune (integrine și selectine) și a citokinelor (interleukina-1 - IL-1, factorul de necroză tumorală - TNF), aceste celule inflamatorii se alipesc de endoteliul venulelor postcapilare; de aici pătrund în circulație și astfel ajung la nivel articular;
- implicarea limfocitelor T - limfocitele T prezente la nivel sinovial (sinoviala reprezintă membrana care îmbracă pereții interni ai capsulei articulare) sunt reprezentate de CD4+ și CD8+; activarea limfocitelor T poate determina multiplicarea celulelor specifice sinovialei articulare, stimularea celulelor aflate în componența endoteliului vascular, creșterea numărului de citokine, stimularea celulelor inflamatorii prezente în circulație și a limfocitelor B;
- activarea limfocitelor B determină creșterea numărului de auto-anticorpi; aceștia vor fi implicați în alcătuirea complexelor imune circulante; are loc procesul de fagocitare a complexelor imune circulante de către celulele sinoviale, fiind eliberate numeroase substanțe inflamatorii, distructive, radicali liberi de oxigen și enzime proteolitice;
- elaborarea panusului articular; în interiorul capsulei articulare au loc procese de hipervascularizare și proliferare a țesutului sinovial în urma cărora are loc alcătuirea unui țesut granular de neoformație, alcătuit din numeroase elemente celulare inflamatorii (neutrofile, macrofage etc.), denumit panus articular; aceasta va duce la distrucția progresivă a osului și a cartilajului. [1], [2], [8], [14]
Morfopatologie
În cadrul poliartritei reumatoide, procesul inflamator se localizează inițial la nivel sinovial. Mai apoi, pe parcursul evoluției bolii apare interesarea cartilajului și a osului, determinând în final distrugerea completă a articulației.
Macroscopic (la examinarea cu ochiul liber), la nivelul mebranei sinoviale pot fi identificate trei aspecte patologice:
- infiltrație celulară, cu hiperplazia membranei sinoviale
- leziuni inflamatorii exudative, caracterizate prin vasodilatație, microtromboze, edem interstițial, hemoragii perivasculare și necroză la nivel endotelial
- alcătuirea panusului articular.
La examinarea microscopică, la nivelul membranei sinoviale poate fi observată dispunerea celulelor, mai întâi pe 1 sau 2 straturi, mai apoi formându-se peste 10 straturi celulare. Dintre celulele evidențiate la microscopul optic amintim: plasmocite, limfocite (din care limfocite T în proporție de 30-50% iar limfocite B în proporție de 5%), macrofage, celule dentritice și fibroblaști. [1], [3]
Semne și simptome
În general, poliartrita reumatoidă este întâlnită la persoanele aflate în decada a patra sau a cincea de viață. Există însă și cazuri rare cu debut al bolii în copilărie sau la tinerețe. Debutul acestei afecțiuni se poate prezenta sub diferite forme:
- debutul acut (prezent în 20% din cazuri) presupune instalarea tabloului clinic în câteva zile cu alterarea bruscă a stării generale, febră cu apariția durerilor articulare și tumefierea simetrică a articulațiilor; această formă de debut al poliartritei reumatoide este mai des întâlnită în copilărie și necesită diferențierea de reumatismul articular acut;
- debutul insidios (prezent în 60% din cazuri) este caracteristic vârstelor înaintate și presupune instalarea tabloului clinic al bolii în câteva săptămâni sau luni; pe lângă manifestările clinice articulare (durere articulară, tumefierea simetrică a articulațiilor, febră), mai pot apărea manifestări clinice generale precum: astenie, fatigabilitate, scădere în greutate, lipsa poftei de mâncare, subfebrilitate etc.
Manifestări clinice articulare
Principalele manifestări clinice ale poliartritei reumatoide sunt manifestările determinate de afectarea articulară: durerea articulară și redoarea matinală sunt prezente în fiecare dimineață la trezirea din somn și persistă timp de aproximativ 30 de minute; tumefierea simetrică a articulațiilor cu edem și căldură locală; afectarea funcționalității articulare care, pe parcursul evoluției bolii, se accentuează tot mai mult. În cadrul poliartritei reumatoide, afectarea celei de-a doua sau a treia articulație apare întotdeauna înainte de ameliorarea semnelor și simptomelor clinice determinate de afectarea articulației precedente.
În cadrul poliartritei reumatoide, articulația mâinilor este cel mai frecvent afectată. Degetele mâinii pot fi sediul a numeroase modificări patologice precum:
- degete în gât de lebădă - scurtarea mușchilor interosoși determină hiperextensia articulației interfalangiene proximale și flexia articulației interfalangiene distale;
- degete în butonieră - ruptura în plan longitudinal a tendonului extensor comun al degetelor determină flectarea articulației interfalangiene proximale și extensionarea articulației interfalngiene distale;
- degete fusiforme - tumefierea articulației interfalangiene proximale, articulația interfalangiană distală nefiind însă afectată;
- policele în baionetă - hiperextensia articulației interfalangiene cu adducția primului os metacarpian și flexia articulației metacarpofalangiene;
- sindromul de canal carpian - din cauza localizării procesului inflamator la nivelul osului carpian, ligamentul transvers al acestuia își pierde elasticitatea, ceea ce duce la apariția sindromului de compresiune asupra nervului median, mai accentuat la nivelul locului de trecerea prin canalul carpian; aceasta determină apariția durerii și a paresteziei în regiunea inervată de nervul median;
- deviația ulnară a mâinii cu aspect asemănător „spicelor în bătaia vântului” - apare din cauza slăbiciunii musculare instalate la nivelul mușchiului extensor ulnar al carpului, oasele carpiene devenind rotate în sens ulnar, iar mai apoi în sens radial; astfel, pentru menținerea tendoanelor inserate la nivelul falangelor, se explică devierea degetelor de la nivelul mâinii înspre ulnă
Cu cât leziunile inflamatorii prezente la nivel articular avansează, cu atât are loc o distrugere mai accentuată a cartilajelor și a osului afectat, aceasta determinând apariția deformărilor osoase, cu risc crescut de izbire a degetelor unul de celălalt.
Articulațiile de la nivelul membrelor inferioare sunt afectate la aproximativ o treime dintre bolnavii cu poliartrită reumatoidă. Cele mai afectate articulații la nivelul membrelor inferioare sunt articulațiile metatarsofalangiene.
În cazul bolnavilor cu poliartrită reumatoidă, singura porțiune din coloana vertebrală interesată de procesul inflamator este coloana cervicală (mai exact articulația atlanto-axială cuprinsă la nivelul coloanei cervicale). În acest caz, din cauza rupturii ligamentelor sau fracturării procesului odontoid poate avea loc deplasarea primei vertebre cervicale (denumită atlas) cu subluxația articulației atlanto-axiale. Aceasta determină apariția unor manifestări clinice precum durere la nivelul coloanei cervicale cu iradierea spre occiput, parestezii la nivelul membrelor superioare și chiar tetrapareză, în cazurile mai grave.
Afectarea articulațiilor mari (umeri, coate, șold, genunchi, glezne) apare tardiv pe parcursul evoluției bolii și în stadiile inițiale este de cele mai multe ori asimptomatică.
Aproximativ 50% din cazurile cu poliartrită reumatoidă prezintă afectarea articulației genunchiului. Bolnavii pot prezenta durere și tumefație rotuliană din cauza acumulării intraarticulare de lichid sinovial. Are loc creșterea presiunii intraarticulare și umplerea spațiului articular posterior cu lichid. Aceasta determină apariția unei formațiuni chistice la nivelul fosei poplitee, formațiune cunoscută sub denumirea de chist Baker. În cazul în care presiunea intraarticulară continuă să crească, se poate produce ruptura formațiunii chistice cu instalarea unei tromboflebite la nivelul planurilor profunde.
Pe parcursul evoluției bolii poate apărea coxita reumatoidă, o inflamație a articulației coxo-femurale (articulația șoldului), ceea ce impune implantarea unei proteze articulare.
Manifestări clinice extraarticulare
Manifestările clinice extraarticulare, apărute la bolnavii cu poliartrită reumatoidă, prezintă caracter și intensitate diferite de la o persoană la alta și depind foarte mult de gradul de severitate și perioada de evoluție a bolii.
Tabloul clinic general al bolii este mai frecvent întâlnit în rândul persoanelor care prezintă următoarele:
- scăderea complementului seric;
- creșterea concentrației complexelor imune circulante;
- valori crescute ale factorului reumatoid;
- prezența crioglobulinelor;
- prezența factorilor antinucleari.
Manifestările clinice extraarticulare:
- Nodulii reumatoizi reprezintă principala manifestare extraarticulară a bolii și sunt prezenți în aproximativ 30% din cazurile de poliartrită reumatoidă. Aceștia se localizează cu predominanță în apropierea articulației afectate sau la nvielul suprafețelor de extensie. Mai rar, se pot localiza și în alte regiuni precum: plămâni, pleură, cord, rinichi, laringe, corpi vertebrali sau sclere.
- Vasculita reprezintă imflamația vaselor de sânge din anumite regiuni anatomice, este mai frecvent întâlnită în rândul bărbaților și se asociază unor valori crescute ale factorului reumatoid. Din punct de vedere clinic, aceasta se poate prezenta sub diferite aspecte: purpură palpabilă, leziuni ulcerative la nivel cutanat, arterită distală însoțită de leziuni erozive, leziuni gangrenoase, arerita organelor interne (localizată la nivelul pulmonului, cordului, rinichilor, ficatului sau la nivelul aparatului digestiv).
- Manifestări clinice cauzate de afectarea cardiacă. Bolnavii cu poliartrită reumatoidă prezintă episoade frecvente de miocardită, pericardită, endocardită sau vasculită localizată la nivelul arterelor coronare cu risc de apariție a aterosclerozei, a anginei pectorale și chiar a infarctului miocardic acut. În cazul bolnavilor cu miocardită există un risc crescut de apariție a tulburărilor de ritm sau de conducere din cauza localizării nodulilor reumatoizi la nivelul miocardului inflamat. În endocardită, apariția nodulilor reumatoizi la nivel valvular poate determina apariția stenozelor și chiar a insuficienței valvulare, valva aortică fiind cel mai frecvent afectată.
- Manifestări clinice cauzate de afectarea pulmonară. În rândul bolnavilor cu poliartrită reumatoidă, din cauza complicațiilor care apar pe parcursul evoluției bolii, există riscul de apariție a unor afecțiuni pulmonare precum: nodulii pulmonari, arterită pulmonară (cu risc de apariție a hipertensiunii pulmonare), pneumotorax (apărut în urma localizării nodulilor pulmonari în spațiul subpleural, cu risc de ruptură pleurală, obstrucție respiratorie înaltă (secundară afectării articulației cricoaritenoidiene), fibroză interstițială (apărută în urma tratamentului cu metotrexat sau prin reactivitatea celulelor mezenchimale) sau pleurezie (cu creșterea proteinelor, a lactat-dehidrogenazei și celulelor mononucleare în exudatul pleural și prezența factorului reumatoid).
- Manifestări clinice cauzate de afectarea renală: apariția nodulilor reumatoizi la nivelul parenchimului renal, vasculită, apariția amiloidozei secundară tratamentului cu ciclosporină, antiinflamatoare nesteroidiene și a sărurilor de aur.
- Manifestările extraarticulare digestive sunt cauzate de tratamentul cu medicamente cortizonice și antiinflamatoare nesteroidiene. Ciclosporina și Metotrexatul pot determina apariția afectării hepatice.
- Manifestări clinice oculare. Bolnavii cu poliartrită reumatoidă prezintă risc crescut de apariție a unor afecțiuni oftalmologice din cauza extinderii leziunilor inflamatorii de la nivel articular sau secundar administrării unor medicamente precum Hidroclorochinina. Acestea sunt: irită, sclerită, scleromalacia perforans, iridociclită, episclerită și keratoconjunctivita sicca (în polirtrita reumatoidă însoțită de sindrom Sjogren).
- Manifestări clinice osoase. În rândul bolnavilor cu poliartrită reumatoidă pot apărea o serie de afecțiuni osoase (precum eroziunile subcondrale, osteoporoza și osteopenia juxtaarticulară), secundare bolii articulare, caracterizate prin dureri osoase severe, deformări osoase, impotență funcțională și risc crescut de fracturare.
- În urma tratamentului administrat în cazul bolnavilor cu poliartrită reumatoidă, pot apărea semne clinice de afectare musculară precum miozită sau atrofia fibrelor musculare.
- După o perioadă lungă de evoluție a poliartritei reumatoide, ca și complicație poate apărea sindromul Felty (sindrom caracterizat prin afectarea inflamatorie a articulațiilor, splenomegalie, scăderea numărului de granulocite în sânge - granulocitopenie, anemie, trombocitopenie și adenopatii cu interesarea grupelor ganglionare aflate în vecinătatea articulațiilor afectate). Bolnavii depistați cu sindrom Felty mai pot prezenta febră, fatigabilitate, anorexie și scădere în greutate. [1], [2], [5], [9], [13], [14]
Diagnostic
Diagnosticul de poliartrită reumatoidă se pune coroborând datele obținute din anamneză (simptome amintite), examenul clinic al bolnavului (semne clinice ale bolii) și datele obținute în urma efectuării unor investigații paraclinice (precum determinarea factorului reumatoid, examinarea lichidului sinovial, biopsie sinovială, radiografie osoasă, ecografie articulară, RMN).
Diagnosticarea poliartritei reumatoide aflate în stadii incipiente este foarte dificilă din cauza absenței simptomelor și a semnelor clinice de boală. Astfel au fost întocmite anumite criterii de diagnostic care facilitează diagnosticarea precoce a bolii. Prezența a minimum patru dintre aceste criterii, cu o durată de peste 6 săptămâni, poate confirma diagnosticul de poliartrită reumatoidă.
Aceste criterii de diagnostic sunt:
- redoarea articulară matinală, care persistă minimum o oră dimineața, la trezirea bolnavului, cu o durată de peste 6 săptămâni;
- afectarea imflamatorie concomitentă a cel puțin trei articulații însoțită de tumefacția sinovialei sau a părților moi, cu o durată de peste 6 săptămâni;
- artrită localizată la nivelul oaselor mâinii, cu afectarea predominantă a articulațiilor interfalangiene proximale și metacarpofalangiene, care durează peste 6 săptămâni;
- afectarea inflamatorie articulară simetrică, bilaterală, care persistă cel puțin 6 săptămâni;
- apariția nodulilor reumatoizi;
- prezența factorului reumatoid în sângele bolnavului;
- apariția modificărilor osoase pe radiografie, cu decelarea zonelor de decalcifiere și eroziune la nivelul oaselor mâinii.
Diagnosticul diferențial al poliartritei reumatoide trebuie făcut cu următoarele afecțiuni:
- reumatismul articular acut (RAA);
- spondilartropatiile seronegative;
- guta;
- artroza;
- artrita psoriazică. [6], [10], [13], [14]
Investigații paraclinice
Analizele generale ale sângelui:
- Hemoleucograma poate indica prezența anemiei, prin scăderea numărului de globule roșii și a hemoglobinei. În cadrul poliartritei reumatoide pot fi prezente mai multe tipuri de anemii precum: anemia feriprivă (apărută în urma pierderilor de sânge pe cale digestivă, din cauza leziunilor gastrointestinale generate de tratamentul cu antiinflamatoare nesteroidiene), anemie aplastică (apărută în urma supresiei medulare, rezultată în urma acțiunii medicamentelor imunosupresoare) sau anemie hemolitică autoimună (mult mai rar întâlnită).
- Examenul biochimic al sângelui poate indica prezența sindromului inflamator prin creșterea valorilor reactanților de fază acută, specifici inflamației (VSH-ul, fibrinogenul, proteina C reactivă).
- Determinarea factorului reumatoid (FR). Creșterea valorilor factorului reumatoid sunt prezente în aproximativ 75-80% din cazurile de boală. Inițial, valorile FR sunt moderat crescute (în aprox 30% din cazuri) pentru ca, după o perioadă cuprinsă între 6 și 12 luni de evoluției a bolii, să atingă valori mult mai mari. Determinarea anticorpilor anti-proteine citrulinate (ACPA). Această investigație este mult mai specifică poliartritei reumatoide decât FR deoarece ACPA sunt prezenți în cadrul poliartritei reumatoide încă din stadiile incipiente ale bolii și prezintă valori foarte mari în stadiile avansate ale bolii.
- Examinarea lichidului sinovial: lichidul extras prin puncție de la nivelul articulației afectate prezintă aspect sero-citrin, exudativ, fiind bogat în proteine și polimorfonucelare, cu prezența factorului reumatoid. La examinarea microscopică a lichidului sinovial, în componența acestuia poate fi depistată prezența unei hipercelularități (aproximativ 30000 de celule/câmp).
- Biopsia sinovială poate indica apariția modificărilor structurale osoase, care apar în funcție de stadiul de evoluție al bolii.
- Radiografia osoasă este cea mai frecvent utilizată investigație în vederea diagnosticării PAR. În stadiile incipiente de boală, radiografia osoasă nu prezintă aspecte patologice. După câteva luni de evoluție a bolii, radiografia osoasă poate pezenta:
- -îngustarea spațiilor articulare;
- -tumefierea părților moi aflate în vecinătatea articulației afectate;
- -eroziunea osoasă marginală cu apariția geodelor în cazul bolii aflate în stadii avansate;
- -apariția deformărilor articulare;
- -apariția osteoporozei juxta-articulară.
- Ecografia articulară poate indica prezența eroziunilor osoase și a procesului inflamator la nivelul sinovialei și a tendoanelor.
- Rezonanța magnetică nucleară (RMN) permite identificarea precoce a leziunilor erozive la nivel osos, a hipertrofiei sinoviale, a chisturilor osoase subcondrale și a interesării cartilajului articular. De asemenea, poate oferi informații precise cu privire la condiția anatomică a structurilor osoase aflate în vecinătatea articulațiilor afectate (capsulă osoasă, ligamente și tendoane). [1], [6], [13], [14]
Tratament
Principalul obiectiv al tratamentului în poliartrita reumatoidă este îmbunătățirea semnificativă și pe termen lung a calității vieții bolnavului prin estomparea manifestărilor clinice specifice bolii, îmbunătățirea funcționalității articulare și prevenirea apariției leziunilor osoase cu caracter progresiv.
Tratamentul de specialitate administrat bolnavilor cu poliartrită reumatoidă cuprinde mai multe tipuri de medicamente cu mecanism de acțiune diferit:
- Glucocorticoizii au capacitatea de a influența mecanismul patogenic al bolii și determină ameliorarea rapidă al tabloului clinic al bolii, fără reapariție după întreruperea tratamentului. Administrarea pe termen lung este contraindicată din cauza efectelor adverse multiple care pot apărea.
- Antiinflamatoarele nesteroidiene determină reducerea sindromului inflamator, ameliorarea durerii și a temefierii articulare. Este necesară administrarea în asocierea unui medicament remisiv, deoarece singure nu pot induce regresia bolii.
- Medicamentele remisive administrate în cadrul poliartritei reumatoide acționează la nivelul mecanismului patogenic al bolii, determinând încetinirea sau întreruperea avansării leziunilor distructive la nivelul structurii osoase. Se recomandă administrarea tratamentului remisiv cât mai precoce datorită capacității de distrugere masivă a structurii osoase. Administrarea tardivă a tratamentului remisiv se asociază riscului crescut de apariție a leziunilor ireversibile la nivelul articulațiilor. În cazul în care aceste leziuni deja au apărut, se recomandă inițierea tratamentului remisiv pentru încetinirea procesului de evoluție a leziunilor articulare distructive, prevenind astfel apariția altor leziuni articulare ireversibile.
Medicamentele administrate în cadrul tratamentului remisiv pot fi împărțite în două mari categorii: medicamente remisive biologice și medicamente remisive sintetice. Medicamentele remisive biologice sunt reprezentate de anticorpii monoclonali anti-TNF-alfa (Adalimumab, Certolizumab, Golimumab) și receptorii solubili de TNF-alfa (Abataceptul, Etanercept). Medicamentele remisive sintetice sunt reprezentate de Sulfasalazină, Metotrexat, Sărurile de aur, Leflunomide, Hidroxiclorochina, Azathioprina, Ciclosporina și Ciclofosfamida. [7], [11], [12], [13], [14]
- Dureri de oase si ale articulatiilor
- Ma doare fiecare articulatie
- Trauma deget mare picior!
- Dureri musculare si articulare
- Violonista cu probleme la mana stanga.
- DURERE INCHEIETURA MANA DREAPTA
- Inflamatia articulatiilor - cauze
- Dureri incheieturi si arsuri in talpa
- Incheieturi inflamate sezonier