Prolactinomul
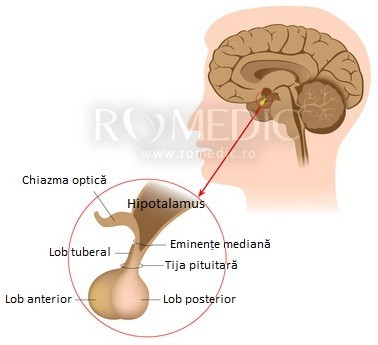
Prolactinomul poate apărea sporadic sau poate fi asociat tumorilor localizate la nivelul paratiroidelor, pancreasului endocrin şi hipofizei în cadrul sindromului de neoplazie multiplă MEN1. Prolactinomul au originea la nivelul celulelor lactotrofe pituitare și este în majoritatea cazurilor benign, produce și secretă prolactină în cantități variabile. Prolactinoamele maligne sunt extrem de rare și sunt caracterizate de rezistența la tratamentul cu agoniști dopaminergici și diseminare sistemică.
Prevalenţa prolactinoamelor clinic manifeste, raportată la nivel mondial, variază, de la 6-10 până la 50 de cazuri la 100. 000 de locuitori. Aceste adenoame hipofizare apar foarte rar în copilăre sau în timpul adolescenței, vârful prevalenței înregistrându-se în populația feminină cu vârstă cuprinsă între 25 și 34 de ani. (2)
În funcție de mărime, aceste adenoame hipofizare pot fi clasificate în microprolactinoame (cu diametrul mai mic de 1 cm, adenoame intraselare, cu tablou clinic specific hipersecretiei de prolactină) sau macroprolactinoame (cu diametrul mai mare de 1 cm cu extensie extraselară și simptomatologie specifică).
Fiziopatologie
Prolactina este un hormon polipeptidic (greutate moleculară de 23 kDa) sintetizat și secretat de către celulele lactotrofe din hipofiza anterioară. Secreția este sub controlul hipotalamusului, via hormonilor care inhibă sau stimulează eliberarea acesteia. TRH (thyrotroping releasing hormone) stimuleză eliberarea prolactinei, în timp ce dopamina, care traversând sistemul port venos hipotalamo-hipofizar, se leagă de receptorii D2 de la nivelul celulelor lactotrofe și inhibă eliberarea acesteia.Prolactina, asemeni GH-ului (horomunul de creștere), este înrudită din punct de vedere al structurii chimice cu lactogenul placentar uman (hPL), dar și cu membrii familiei de citokine hematopoietice precum: eritropoietina, GM-CSF (Granulocyte-macrophage colony stimulating factor) și interleukinele 2-7.
În timpul sarcinii, secreția de prolactină crește treptat, atingând un vârf înainte de naștere. Prolactina, alături de estrogen și progesteron, induce dezvoltarea glandei mamare în timpul sarcinii și induce și menține lactația. Imediat după naștere, dispariția bruscă a secreției placentare de estrogeni și progesteron permite exercitarea efectelor lactogene ale prolactinei hipofizare. Această secreție lactată necesită existența unui echilibru hormonal adecvat cu o secreție normală a hormonului de creștere, cortizolului parathormonului și a insulinei.
După naștere, nivelul bazal al prolactinei revine la normal în curs de câteva săptămâni, dar ori de câte ori mama va alăpta, impulsurile nervoase transmise de la nivelul mamelonului către hipotalamus determină o creștere de 10-20 de ori a secreției de prolactină, timp de aproximativ o oră.
Prolactina are de asemenea roluri în imunomodulare, sinteza extrahipofizară putând fi prezentă și la nivelul limfocitelor T (receptori de prolactină fiind prezenți la suprafața limfocitelor T, B și macrofagelor).
Nivelurile bazale de proclactină variază, fiind în medie de 13 ng/ml la femei (1, 8) și 0. 5 ng/l la bărbați.
Secreția de prolactină este episodică, se observă o creștere la 60-90 de minute după adormire, dar spre deosebire de hormonul de creștere, aceasta nu este asociată cu o anumită fază a somnului. Există un vârf al secreției la orele 4-7 dimineața.
Anatomie patologică
Originea prolactinomului este localizată cel mai adesea la nivelul aripilor laterale ale hipofizei anterioare, dar prin evoluția acestuia, înglobează șaua turcească și determină compresia lobilor anterior și posterior.Celulele sunt mici, uniforme, cromofobe, cu nuclei ovalari sau rotunzi, cu citoplasmă în cantitate scăzută, iar granulele secretorii de regulă nu sunt vizibile la examenul de microscopie optică.
La examenul de microscopie electronică se vizualizează celule ce conțin granule secretorii, rotunde, cu un diametru de 100-500 de nm. Aspectul celulei sugerează o activitate secretorie intensă, cu un nucleu mărit și un reticul endoplasmatic proeminent. Imunohistochimia confirmă conținutul cu prolactină al granulelor secretorii.
Cauze și factori de risc
Factori care determină hipersecreție de prolactină:Factori fiziologici
- sarcina;
- alăptarea;
- stimularea mamelonară;
- exercițiul fizic;
- stresul;
- hipoglicemia;
- somnul;
- convulsii;
- perioada neonatală.
Medicamente
Antagoniști dopaminergici:
- fenotiazine;
- haloperidol;
- risperidonă;
- metroclopramid;
- opioide.
Estrogeni
Antihipertensive
- metildopa;
- rezerpină;
- verapamil;
- labetalol.
Opiacee
- apomorfină;
- heroină;
- metadonă;
- morfină.
Cimetidină
Anticonvulsivante
Anestezice
Agoniști colinergici
Afecțiuni hipotalamice
- tumori (metastaze, craniofaringioame, germinoame, glioame etc);
- boli infiltrative (sarcoidoza, tuberculoza, granulomatoza etc);
- pseudotumor cerebri;
- iradiere craniană.
Afecțiuni hipofizare
- prolactinomul;
- acromegalia;
- boala Cushing;
- adenoame secretante/nesecretante de gonadotropi;
- hipofizita limfocitară.
Compresia tijei hipofizare
- sindromul empty sella;
- metastaze intrasellare;
- boli infiltrative;
- secționarea tijei hipofizare.
Alte situații patologice
- hipotriroidismul primar;
- insuficiența renală cronică;
- leziuni ale peretelui toracic, herpes zoster, arsuri, intervenție chirurgicală etc.;
- crize epileptice;
- sindromul ovarelor polichistice.
Cea mai frecventă cauză de hiperprolactinemie este cea medicamentoasă. 40% dintre pacienții care sunt în tratament cu antipsihotice (fenotiazine, butirofenone etc.) au hiperprolactinemie și 50%-100% dintre cei aflați în tratament cu risperidonă. Medicamentele induc niveluri de 25-100 ug/l ale prolactinei, dar metroclopramidul, risperidona și fenotiazinele pot determina creșteri de peste 200ug/l. (2, 8)
Semne și simptome
Simptomele și semnele clinice sunt cauzate de secreția de prolactină de către adenoamele hipofizare (este afectată pulsatilitatea gonadotropinei, probabil prin inhibarea GnRH și efectul lactogen al acestuia) și de efectul de masă al tumorii, în cazul macroprolactinoamelor.Cele mai frecvente simptome sunt:
- galactoreea - apare la 90% dintre pacientele de sex feminin și la mai puțin de 10% dintre bărbați;
- amenoree, oligomenoree, infertilitate (la 95% dintre paciente);
- scăderea libidoului, impotență (la bărbați). (4)
În cazul macroprolactinoamelor pot apărea simptome determinate de efectul de masă al tumorii:
- cefalee;
- scăderea acuității vizuale (uni/bitemporală);
- hipopituitarism;
- invazia sinusului cavernos cu apariția paraliziilor de nervi cranieni.
Diagnostic
Diagnosticul prolactinomului este pus pe baza unei suspiciuni clinice confirmată ulterior de dozările hormonale și eventual evaluarea imagistică sau examenul histopatologic. (3)Criterii clinice
- galactoree și bradi/amenoree (la femei);
- scăderea libidoului și impotență (la bărbați);
- infertilitate, osteoporoză (femei);
- disfuncție erectilă (bărbați);
- pubertate precoce (copil);
- sindrom tumoral hipofizar. (3)
Dozări hormonale
Indicațiile dozării prolactinei sunt:
- prezența galactoreei;
- suspiciune de tumoră hipofizară;
- amenoree pentru care cauza nu a putut fi stabilită;
- infertilitate;
- hipogonadism ce nu poate fi explicat;
- hipogonadism hipogonadotrop.
Se determină prolactina bazală, în cursul dimineții. Recoltarea se face la cel puțin o oră de la trezire sau după micul-dejun. Hiperprolactinemia este diagnosticată la concentrații ale prolactinei serice de peste 25 ug/l la femei și 20 ug/l la bărbați. Prolactinomul este sugerat de valori ale prolactinei serice de peste 100-150 ug/l.
Evaluarea bazală a celorlalți tropi hipofizari este obligatorie în cazul unui macroprolactinom. (3)
Evaluare imagistică
Imagistica prin rezonanță magnetică (IRM) a zonei hipotalamo-hipofizare cu substanță de contrast (gadolinium) reprezintă examinarea de elecție. O examinare normală nu exclude diagnosticul de prolactinom.
- Microadenoamele apar ca leziuni hipodense la nivel hipofizar în secvență T1. Devierea tijei hipofizare sau asimetria glandei pot sugera de asemenea, un microadenom.
- Macroadenoamele sunt formațiuni ocupatoare de spațiu adesea asociate cu eroziuni osoase și/sau invazia sinusului cavernos.
Campimetria vizuală este indicată pacienților cu macroprolactinom.
Examenul anatomo-patologic oferă diagnosticul de certitudine
- examen microscopic;
- imunohistochimie.
Diagnostic pozitiv
- valori serice crescute ale prolactinei bazale (peste 100-150 ug/l);
- evidențiere imagistică CT/IRM a unei formațiuni hipofizare (de obicei dacă prolactina serică este mai mare de 100 ng/ml adenomul hipofizar este vizibil radiologic);
- examenul anatomo-patologic este luat în considerare doar la pacienții cu indicație chirurgical. (1), (3)
Diagnostic diferențial
Se face cu:
- hiperprolactinemia fiziologică;
- hiperprolactinemie patologică: indusă medicamentos, din hipotiroidism, sindromul ovarelor polichistice, sindromul de tijă pituitară (compresia tijei hipotalamo-hipofizară de formațiuni hipotalamo-hipofizare, altele decât prolactinoamele), postchirurgical etc.;
- macroprolactinemia (există un efect de tip „hook” care apare la concentrații foarte mari ale prolactinei; excluderea efectului „hook” este indicată la pacienții nou diagnosticați cu macroadenoame hipofizare care prezintă niveluri normale sau moderat crescute de prolactină);
- hipeprolactinemia idiopatică.
Tratament
Selectarea terapiei adecvate depinde de mai mulți factori:- opțiunea pacientului (în cazul pacientelor trebuie ținut cont de dorința pacientelor de a-și păstra fertilitatea și capacitatea de a concepe);
- toleranța terapiei medicamentoase;
- disponibilitatea efectuării unei intervenții neurochirurgicale.
În cazul microprolactinoamelor, obiectivele terapeutice sunt:
- distrucția tumorii și normalizarea nivelurilor prolactinei serice;
- conservarea funcției hipofizare;
- restabilirea funcției gonadice;
- ameliorarea/dispariția sindromului tumoral hipofizar și a defectelor de câmp vizual.
Metode terapeutice
Tratament medicamentosAgoniștii dopaminergici reprezintă prima opțiune terapeutică pentru pacienții cu prolactinoame. Aceștia scad nivelul prolactinei serice, reduc volumul tumoral, restabilesc funcția gonadică. Ghidurile europene recomandă utilizarea carbegolinei față de ceilalți agoniști dopaminergici pentru că a fost demonstrată superioritatea acesteia în normalizarea nivelurilor prolactinei serice. (2)
Carbegolina este utilă și la cei care nu au răspuns anterior la administrarea bromocriptinei. Tratamentul se inițiază cu doze mici, care se cresc progresiv.
- pentru bromocriptină: 7. 5-40mg/zi; efecte secundare întâlnite: hipotensiune arterială, greață, vărsături, dureri abdominale, cefalee, rinoree, disfuncție hepatică, aritmii cardiace etc.
- pentru carbegolină: 1. 5-7 mg/săptămână, majoritatea pacienților răspund la doze de 1. 5-2 mg/săptămână, în cazul rezistenței dozele se pot crește până la 7 mg/săptămână; efectele adverse sunt rare. (3)
Nu este recomandată tratarea pacienților cu microadenoame și asimptomatici cu agoniști dopaminergici. Este recomandat tratatamentul pacientelor cu amenoree cauzatp de un microadenom. (2)
Rezistența la tratamentul cu agoniști dopaminergici:
- absența normalizării prolactinei serice;
- scăderea volumului tumoral cu 50%.
Rezistența apare la 24% dintre pacienții tratați cu bromocriptină, la 13% dintre cei cu pergolide și la 11% dintre pacienții tratați cu carbegolină.
Durata terapiei este îndelungată. Dacă pacientul răspunde la tratament (prolactina serică se normalizează, volumul tumoral scade cu peste 50% și se obține un rest tumoral mai mic de 1 cm) acesta poate urma o terapie cu doză minimă eficientă timp de 2 ani. Pentu testarea vindecării, se poate încerca oprirea terapiei după 2 ani.
În cazul pacienților cu afecțiuni psihiatrice sau cu hiperprolactinemie indusă de medicația psihotropă se recomandă evaluarea psihiatrică și abia apoi instituirea tratamentului cu agoniști dopaminergici. (7)
Tratamentul chirurgical
Tratamentul chirurgical constă în adenomectomie transfenoidală/transfrontală.
Indicații pentru tratamentul chirurgical:
- prolactinomul rezistent la terapia farmacologică;
- macroprolactinomul chistic;
- apoplexia pituitară cu semne neurologice și oftalmologice.
Pentru pacienții rezistenți la terapia medicamentoasă cu intervenții chirurgicale eșuate sau cu prolactinoame maligne se poate recomanda radioterapia supravoltată: stereotaxică, gammaknife etc.
Algoritmi de tratament
Microprolactinom:- terapie de primă intenție: tratament medicamentos cu agoniști dopaminergici;
- terapia medicamentoasă cu agoniști dopaminergici restabilește funcția gonadică și fertilitatea;
- pacienții care răspund la tratament (prolactina serică se normalizează dacă sunt tratați timp de 2-3 ani), apoi se poate încerca întreruperea terapiei cu monitorizare;
- în caz de recidivă după oprirea tratamentului, se recomandă rezecția chirurgicală.
Macroprolactinom:
- terapie de primă inteție: tratament medicamentos cu agoniști dopaminergici;
- reevaluare după 2-3 luni cu dozarea prolactinei serice, evaluare imagistică CT/IRM și sau campimetrie vizuală;
- după obținerea reducerii tumorale doza medicamentoasă poate să fie treptat scăzută, cu condiția menținerii prolactinei în intervale normale;
- rezistența la tratamentul medicamentos orientează către intervenția chirurgicală cu sau fără radioterapie.
În cazul prolactinomului malign se recomandă terapia cu temozolomide (endos).
Evoluție și prognostic
După un tratament adecvat, 30-40% dintre pacienții cu micro și macroadenoame rămân în remisiune după oprirea tratamentului cu carbegolină după 2-3 ani. (1)În lipsa tratamentului pot apărea următoarele complicații:
- complicații cauzate de tumori: insuficiență hipofizară, sindromul optochiasmatic;
- complicații cauzate de excesul de prolactină serică: infertilitate, osteoporoză etc.
Prognostic quo ad vitam: favorabil, cu excepția rarelor forme maligne.
Prognostic quo ad integrum: favorabil în microprolactinom, în macroprolactinom depinde de anumiți parametri: dacă persistă disfuncția gonadică/defectele de câmp vizual/insuficiența hipofizară.
Din Biblioteca medicală vă mai recomandăm:
Din Ghidul de sănătate v-ar putea interesa și:
Forumul ROmedic - întrebări și răspunsuri medicale:
Pe forum găsiți peste 500.000 de întrebări și răspunsuri despre boli sau alte subiecte medicale. Aveți o întrebare? Primiți răspunsuri gratuite de la medici.- Prolactina marita - avort spontan
- Cum pot sa scad prolactina din sange?
- Tratament dostinex
- Imagini RMN - va rog un comentariu
- Probleme prolactina
- Scaderea nivelului de prolactina anuleaza efectul antipsihoticelor?
- Valori crescute tiroida
- Prolactina marita
- Prolactina marita