Pleurita (Pleurezia uscată)
Autor: Dr. Dolfi Alexandra
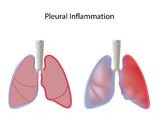
Pleurita reprezintă inflamația pleurei, membrana care învelește plămânul. Această inflamație poate să se manifeste fără acumulare de fluid între cele două foițe pleurale, viscerală și parietală, în acest caz numindu-se pleurezie uscată.
Pleurezia uscată poate fi foarte dureroasă, în special în momentul în care pleura este foarte inflamată și fiecare mișcare respiratorie se face cu efort. Persoana poate resimți și o senzație de fricțiune la nivel toracic în momentul în care între cele două straturi ale pleurei, ambele inflamate și tumefiate are loc un fenomen de frecare. Cu toate acestea, doar pleura parietală are inervație senzitivă dureroasă, prin urmare pacientul va percepe doar durerea de la nivelul peretelui toracic. Pleura viscerală care este aplicată direct pe suprafața plămânului nu prezintă receptori pentru durere. [1]
Inflamația pleurală sau pleurezia uscată se poate remite spontan și durerea poate dispărea într-un interval de la câteva zile la două săptămâni, depinzând de cauza care a determinat pleurita. Cu toate acestea, după vindecare, unii pacienți mai resimt senzația de fricțiune între cele două foițe pleurale sub forma unei ușoare arsuri sau presiuni la nivel toracic. Pleurezia uscată poate evolua și către pleurezie umedă cu acumulare de lichid la nivel pleural. În timp, lichidul se poate resorbi, iar pleurezia va redeveni uscată.
Pleurita, din cauza durerii foarte intense în timpul procesului respirator, poate fi debilitantă pentru pacient deoarece acesta nu va mai fi capabil să întreprindă la fel de ușor toate activitățile vieții zilnice. În momentul în care pleurezia uscată se vindecă, rămân adeziuni de țesut fibros între plămân și peretele toracic, ceea ce determină creșterea fricțiunii între aceste două suprafețe, limitând mișcările respiratorii ale plămânilor. Însă la un timp după vindecare, la majoritatea pacienților adeziunile se întind în timp și senzația neplăcută resimțită la fiecare respirație dispare.
Nediagnosticată la timp, pleurita poate duce la urmări foarte grave datorită complicațiilor sale. [3]
Pleura
Pleura este membrana care învelește plămânii. Fiecare plămân are membrana lui pleurală proprie care acționează ca un înveliș protector. Pleura are două straturi, unul parietal, ce învelește peretele toracic și altul visceral, ce învelește plămânul. În mod normal, nu există spațiu între stratul intern (pleura viscerală) și stratul extern (pleura parietală). Cele două straturi sunt unite la extremități, prin urmare pleura poate fi comparată cu un balon închis, complet golit de aer și care învelește fiecare dintre plămâni. În mod normal, între cele două foițe pleurale există o lamă fină de lichid lubrifiant. Acest lichid facilitează mișcările respiratorii ale plămânilor în interiorul cutiei toracice.
La persoanele cu pleurezie, cele două straturi ale pleurei se inflamează (devin eritematoase și tumefiate), astfel încât se creează un spațiu între cele două straturi, spațiu numit cavitate pleurală. În pleurezia uscată acest spațiu este gol, în timp ce în pleurezia umedă acest spațiu se poate umple cu lichid care se poate infecta. [2]
Cauzele pleuritei
Pleurita este o afecțiune care poate să apară la orice persoană, indiferent de populația din care face parte și de factorii de risc pe care îi prezintă. Este foarte important ca pacientul să se prezinte la medic imediat ce apar dureri toracice în timpul mișcărilor respiratorii, deoarece acest simptom poate semnifica debutul unei inflamații pleurale. Probabilitatea unui diagnostic de pleurită este foarte mare în special la persoanele care suferă de infecții și boli respiratorii. Pleurita nu este o boală pentru care să existe măsuri clare de prevenție, însă apare mai frecvent la indivizii cu comorbidități (boli asociate) și cu un nivel de trai scăzut. [4]
Cauzele pleuritei sunt foarte multe, pleurita putând fi atât o afecțiune de sine stătătoare cît și o complicație a unei alte boli, în general respiratorii sau cardiace. Cele mai frecvente cauze ale pleuritei sunt:
- Infecțiile virale - cea mai frecventă cauză de pleurită și pleurezie. Pleurita apare în acest caz cel mai frecvent sub forma unei complicații a unei pneumonii cu virusuri respiratorii.
- Infecțiile bacteriene - majoritatea pacienților vor prezenta și pleurită în momentul în care au contactat o infecție pulmonară bacteriană. Cu toate că există foarte multe antibiotice disponibile pentru tratamentul infecțiilor bacteriene pulmonare, acestea de cele mai multe ori nu vindecă și modificările inflamatorii de la nivelul țesutului pulmonar, acest lucru putând duce la inflamația pleurei, deci, la pleurită. Aceasta poate fi dificil de tratat și poate necesita tratament pe termen lung. Pneumonia bacteriană asociază foarte frecvent pleurită, însă de cele mai multe ori aceasta este pleurezie umedă, cu acumulare de lichid. Pleurezia asociată unei pneumonii, indiferent de cauza pneumoniei este numită pleurezie parapneumonică. [3]
- Tuberculoza poate determina pleurită, atât pleurezie uscată cât și pleurezie umedă. Această afecțiune a devenit destul de rară în țările din vestul Europei însă în România incidența este în continuare extrem de crescută.
- Bolile autoimune sunt boli în care corpul produce auto-anticorpi direcționați împotriva propriilor celule. Și aceste afecțiuni pot determina probleme pulmonare asociate cu pleurită și pleurezie, în acest caz pleurita fiind responsivă la tratamentul specific bolii autoimune și regresând odată cu puseul acut al bolii.
- Artrita reumatoidă este o boală autoimună care determină destul de frecvent pleurită și pleurezie. Unii pacienți prezintă dureri la nivelul coloanei vertebrale și adoptă poziții antalgice cu scopul de a diminua senzația dureroasă. Acest lucru afectează plămânii datorită modificării cineticii mișcărilor respiratorii, ceea ce duce la creșterea riscului de dezvoltare al pleuritei. [1]
- Cancerul pulmonar poate determina de asemenea atăt pleurezie uscată cât și pleurezie umedă. Anumite tipuri de limfom malign pot determina de asemenea pleurită în momentul în care se dezvoltă la nivelul pleurei, caz în care sunt și foarte dificil de tratat. Este posibil în anumite cazuri ca adeziunile fibroase lăsate de pleurită să nu se retragă și pacientul să rămână toată viața cu sechele asociate inflamației pleurale.
- Bolile pulmonare frecvente dintre care și bronșita pot determina pleurită însă un tratament corect aplicat și prezentarea din timp la medic determină aplicarea unui tratament corect și vindecarea de cele mai multe ori fără sechele atât a bolii pulmonare cât și a bolii pleurale.
- Mezoteliomul pleural este o tumoră mallignă determinată de expunerea de lungă durată la azbest și poate detemrina pleurită. Expunerea la azbest determină de asemenea acumularea de microcristale la nivel pulmonar.
- Embolismul pulmonar reprezintă blocarea vaselor pulmonare cu cheaguri de sânge din circulația venoasă. Este o afecțiune foarte periculoasă, cu numeroase complicații care poate duce la deces. Însă în anumite cazuri, depistat imediat acesta poate fi tratat corespunzător, iar pacientul poate suferi de pleurită ca o complicație a embolismului pulmonar. Această pleurită sechelară poate determina probleme pe termen lung și se poate agrava în timp.
- Bolile inflamatorii intestinale determină inflamația peretelui intestinal și a organelor înconjurătoare. Cu toate acestea inflamația se poate extinde și către pleură, determinând apariția pleuritei.
- Febra familială mediteraneană este o afecțiune ereditară care determină febră și inflamație la nivel abdominal și/sau pulmonar, inflamația de la nivel pulmonar fiind responsabilă de apariția pleuritei. Pleurita determinată de această afecțiune poate fi foarte severă și cu acumulare de lichid după perioada de pleurezie uscată, ceea ce determină apariția dificultăților de management și tratament.
- Infecțiile fungice pot fi determinate de un număr foarte mare de fungi și apar în general la persoanele imunodeprimate (sub tratament citostatic, sub tratament de lungă durată cu corticosteroizi, suferinzi de infecție HIV-SIDA, diabetici etc.). O persoană imunodeprimată poate contacta foarte ușor o infecție fungică întrucât foarte mulți spori ai fungilor plutesc liberi în aer și sunt inhalați, ajungând la nivel pulmonar. Fungul va începe să colonizeze plâmânul deoarece sistemul imunitar la aceste persoane nu este suficient de activ pentru a lupta cu infecția. Astfel apar pneumoniile fungice însoțite de pleurită și/sau pleurezie umedă. Aceste infecții fungice la imunodeprimați sunt foarte severe, ducând de multe ori la deces.
- Infecțiile parazitare sunt o altă cauză de pleurită deoarece parazitul poate ajunge la nivel toracic și coloniza plămânii. [3], [4]
- Chirurgia cardiacă precum bypass-ul de arteră coronară și chirurgia valvulară determină expunerea plămânului la proceduri invazive, ceea ce poate determina dezvoltarea de adeziuni postoperatorii și apariția pleuritei. Acumularea de adeziuni postoperator și evitarea cu orice preț a lezării pulmonare în timpul operației sunt foarte greu de evitat, în special în cazurile în care pacientul este în stare gravă și procedurile trebuie efectuate într-un timp foarte scurt.
- Traumatismele toracice pot determina afectare pulmonară care poate duce la dezvoltarea pleuritei în timpul procesului de vindecare. Aceasta poate să apară ca urmare a oricărui traumatism mai grav suferit la nivel toracic precum fracturile costale și fracturile de claviculă, rănile provocate de gloanțe și rănile provocate de obiecte ascuțite precum armele albe. Toate aceste obiecte pot fi contaminate bacterian și duce la apariția inflamației și a infecției la nivel pulmonar și pleural.
- Pleurita idiopatică - este pleurita în cazul căreia nu s-a putut decela nicio cauză declanșatoare. Este foarte frecventă, foarte multe pleurite și pleurezii apărând de novo. Complicațiile și evoluția acesteia sunt însă asemănătoare cu complicațiile și evoluția pleuritei asociate cu orice altă cauză. [1]
Semne și simptome
Există foarte multe simptome și complicații asociate pleuritei, complicațiile putând să apară în orice moment al evoluției boliii și nefiind întotdeauna tratabile. Simptomele variază de la individ la individ și în funcție de gravitatea bolii.
Limitarea mișcărilor respiratorii și durerea toracică în timpul respirației și la palparea peretelui toracic sunt cele mai frecvente semne ale inflamației pleurale. Dispneea apare în momentul restricției mișcărilor respiratorii din cauza acumulării de fluid între foițele pleurale și este un simptom caracteristic pleureziei umede.
Respirația devine rapidă și superficială deoarece pacientul încearcă să își controleze mișcările respiratorii astfel încât să nu mai resimtă durerea. Astfel apare polipneea care duce la alcaloză respiratorie.
Tusea este un alt simptom frecvent în pleurită și pleurezie. Tusea este în general uscată și seacă și este însoțită de fiecare dată de durere toracică datorită inflamației și fricțiunii dintre cele două foițe pleurale în timpul procesului de tuse.
Pierderea inexplicabilă în greutate, anorexia (lipsa poftei de mâncare), fatigabilitatea și scăderea forței musculare pot fi semne ale unui cancer pulmonar. Tot aceleași semne pot să apară și în tuberculoză, de aceea trebuie făcute investigații paraclinice suplimentare pentru susținerea diagnosticului.
În cazul în care pacientul are o pleurită asociată cu bolile autoimune, în special cu artrita reumatoidă, apare tumefacția articulațiilor însoțită de durere. La toți pacienții cu boli autoimune pot apărea manifestări pulmonare asociate cu pleurită și pleurezie, de aceea efectuarea unui bilanț al aparatului respirator este obligatoriu la acești pacienți.
Teste de diagnostic
Diagnosticul pleuritei nu este unul complicat, investigațiile paraclinice putând fi efectuate într-un timp foarte scurt.
Hemoleucograma este o investigație care poate evidenția o anemie (scăderea cantității de hemoglobină care poate fi asociată sau nu cu scăderea numărului de eritrocite și/sau cu scăderea hematocritului) o leucocitoză (un număr crescut de leucocite poate fi un semn al infecției) sau o problemă de coagulare manifestată prin trombocitoză sau trombocitopenie.
Toracenteza este o investigație care se face cel mai frecvent în pleureziile umede, cu acumulare de lichid în vederea analizării unei mostre de lichid, în vederea determinării etiologiei pleureziei.
Analiza gazelor din sângele arterial sau gazometria arterială verifică presiunile parțiale ale oxigenului și dioxidului de carbon, pH-ul, procentul de hemoglobină oxigenată și nivelurile de bicarbonați din sânge. Aceasta ajută în diagnosticul unei boli pulmonare cronice precum bronhopneumopatia cronică obstructivă sau insuficiența respiratorie, ambele putându-se asocia cu pleurită în cursul evoluției.
Computer-Tomografia toracică oferă o perspectivă tridimensională vizualizând foarte bine plămânul și poate decela dacă între foițele pleurale există sau nu acumulare de lichid. Este une xamen folosit și în diagnosticul cancerului pulmonar. Aceleași indicații are și radiografia toracică.
Biopsia pleurei va fi indicată în cazul în care se suspectează existența unei tuberculoze sau a unui cancer pulmonar. Aceasta poate ajuta medicul în efectuarea unui plan de managent și tratament.
Tratament
Tratamentul pleuritei este foarte eficient și previne răspândirea inflamației de la nivel pulmonar către zonele limitrofe. În cazul în care pleurezia este umedă sau în cazul în care se complică cu un pneumotorax (acumulare de aer la nivel pleural) existând în acest caz un hidropneumotorax, atât lichidul cît și aerul trebuie înlăturate din cavitatea pleurală. În cavitatea pleurală se poate acumula și sânge, caz în care avem de a face cu un hemotorax, și acesta trebuind drenat de la acel nivel. Această acțiune nu determină vindecarea pleureziei dar atenuează foarte mult simptomele și previne agravarea bolii.
În cazul în care pleurezia uscată apare ca urmare a unei pneumonii bacteriene sau este de origine bacteriană, tratamentul se va face cu antibiotice țintit împotriva germenelui implicat în declanșarea infecției.
Pleuritele de origine virală nu au un tratament specific ci doar un tratament simptomatic, cu antiinflamatoare pentru calmarea durerii și ușurarea respirației. Tratamentul simptomatic cu antiinflamatoare și antialgice se asociază în toate tipurile de pleurită.
În pleurita de origine neoplazică se va efectuat ratament simptomatic cu drenarea lichidului în cazul în care acesta există, antiinflamatoare, antialgice și tratamentul curativ al cancerului pulmonar prin chirurgie, chimioterapie și/sau radioterapie în măsura în care acesta este posibil și cancerul nu este prea avansat.
În bolile autoimune tratamentul se face în principal cu corticosteroizi și alte medicamente ce acționează asupra sistemului imunitar determinând scăderea producției de anticorpi.
Majoritatea pacienților cu pleurită se vor recupera complet în cazul în care tratamentul este început din timp și se determină cu exactitate cauza care a dus la dezvoltarea pleureziei uscate.
- Apa la plamani, cancer
- Contact cu TBC pulmonar
- A fost diagnosticat cu metastaza pleurala de adenocarcinom cu punct de plecare plamanul drept
- Neoplasm bronho pulmonar drept.. ce inseamna acest diagnostic?
- Pleurezie. Am slabit 3 kg si de 5 zile nu am recuperat inca kg. Mananc normal de 3 ori pe zi.
- Dureri in dreptul plamanilor
- Pleurezie
- Interpretare radiografie plamani pe intelesul meu
- Pleurezie