Boala Basedow-Graves-Parry
Autor: Dr. Stiuriuc Simona
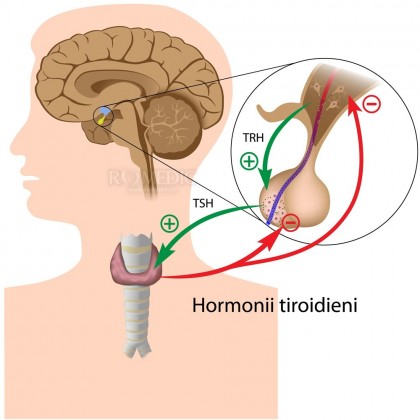
Boala Graves (sau Graves-Basedow), denumită astfel după Robert J. Graves în 1830 este o boală autoimună caracterizată de hipertiroidism cauzat de autoanticorpii circulanți. Imunoglobuline tiroid-stimulante se leagă și activează receptorii tirotropinei, ducând la hipertrofia glandei tiroidiene și la creșterea sintezei hormonului tiroidian în foliculii tiroidieni.
Boala Graves, alături de tiroidita Hashimoto, este clasificată drept afecțiune tiroidiană autoimună.
La unii pacienți boala Graves reprezintă o parte dintr-un proces autoimun mult mai extensiv, conducând la disfuncția multiplă a organelor (sindroame autoimune poliglandulare). Boala Graves este asociată cu:
- anemia pernicioasă
- vitiligo
- diabetul zaharat tip 1
- insuficiența suprarenală autoimună
- scleroza sistemică
- miastenia gravis
- sindromul Sjogren
- artrita reumatoidă
- lupusul sistemic eritematos. (3)
Boala Graves afectează mai ales tiroida, cauzând frecvent creșterea sa în dimensiuni (gușă), aceasta devenind hiperactivă cu simptome relative de hipertiroidism precum: slăbiciune musculară, tahicardie, tulburări de somn și iritabilitate. Pot fi afectați și ochii, determinând exoftalmie. Afectează și alte sisteme ale corpului incluzând: pielea, cordul, sistemul circulator și cel nervos. (2)
Boala Graves afectează până la 2% din populația feminină, uneori manifestându-se după o naștere. Este de 8 ori mai frecventă la femei decât la bărbați. Factorii genetici au un rol major, reprezentând 80% din riscul de a dezvolta boala. Fumatul și expunerea la fumatul pasiv sunt asociate cu manifestările oftalmopatiei, dar fără cele tiroidiene.
Diagnosticul se pune pe baza simptomelor, deși testele hormonilor tiroidieni pot fi utili, mai ales pentru a monitoriza tratamentul. Boala Graves este clasificată drept o hipersensibilitate de tip II noncototoxica.
Diferențierea între două forme comune de hipertiroidism precum boala Graves și gușa multinodulara toxică este importantă pentru a determina tratamentul corect. (4)
Tratamentul bolii include medicamentele antitiroidiene pentru a reduce producția de hormon tiroidian, iodul radioactiv și tiroidectomia. Operarea unui pacient hipertiroidian manifest este periculoasă și înainte de tiroidectomie se instituie terapia cu antitiroidiene pentru a aduce pacientul la eutiroidie. Terapia cu iod radioactiv este mai populară în America, în timp ce antitiroidienele și/sau tiroidiectomia sunt mai utilizate în Europa, Japonia și restul lumii. Beta-blocanții (propranolol) pot fi folosiți pentru a inhiba simptomele sistemului nervos simpatic, precum tahicardia și greața, până când terapia antitiroidiană are efect. (5)
Lăsată netratată, boala Graves determină complicații severe, precum malformații în sarcină, risc crescut de avort și, în cazuri extreme, decesul. Boala este acompaniată adesea de tahicardie, care poate conduce la complicații cardiace precum fibrilație atriala și infarct miocardic. Dacă ochii sunt proptozici îndeajuns cât pleoapele să nu se închidă complet noaptea, uscăciunea ochiului este un factor de risc pentru infecții și poate conduce la orbire. Presiunea exercitată pe nervul optic poate duce la defecte de câmp vizual și, de asemenea, la pierderea vederii. (4)
Mecanism fiziopatologic
În boala Graves, autoimunitatea mediată prin limfocitele B și T este direcționată împotriva a 4 antigeni tiroidieni bine cunoscuți: tiroglobulina, peroxidaza tiroidiană, canalul sodiu-iod și receptorul tirotropinic. Totuși, receptorul tirotropinic este singurul autoantigen primar în boala Graves și este responsabil pentru manifestările hipertiroidismului.
Glanda tiroidă se află sub stimulare continuă prin autoanticorpi circulanți împotriva receptorului tirotropinic, iar secreția pituitară tirotropinică este suprimată datorită producției crescute a hormonilor tiroidieni. Autoanticorpii împotriva canalului sodiu-iod, tiroglobulinei și peroxidazei tiroidiene par a avea un rol mic în etiologia bolii. Totuși, aceștia sunt markeri ai autoimunității împotriva tiroidei. Infiltratul limfocitar intratiroidian este prima anomalie histologică și poate fi corelat cu titrul anticorpilor tiroidieni. În afară de a fi o sursa de autoantigeni, celulele tiroidiene exprimă molecule care mediază adeziunea celulelor T și reglarea complementului, participând și interacționând cu sistemul imun.
Au fost identificate câteva gene ale susceptibilității la boala autoimună: CD40, CTLA-4, tiroglobulina, TSH receptor și PTPN22. Unele dintre aceste gene sunt specifice bolii Graves sau tiroiditei Hashimoto, în timp ce altele oferă susceptibilitate ambelor afecțiuni. Predispoziția genetică pentru autoimunitatea tiroidiană poate interacționa cu factori de mediu sau evenimente care precipită debutul boliii Graves.
Pacienții cu boală Graves au o rată mai mare a conversiei sangvine periferice a mononuclearelor în fibrocite CD34+. Aceste celule contribuie la patofiziologia oftalmopatiei prin acumularea în țesuturile orbitei, producând citokine inflamatorii. (6)
Cauze și factori de risc
Boala Graves are o etiologie autoimună iar mecanismele implicate pot fi următoarele:
- expresia unui antigen viral
- specificitatea încrucișată între diferite antigene celulare cu un antigen infecțios sau superantigen
- modificarea repertoriului celulei T, anticorpii idiotipici devenind patogeni
- noua expresie a antigenelor HLA de clasa II pe celulele epiteliale tiroidiene.
Factorii de mediu asociați cu susceptibilitatea nu sunt dovediți. Alți factori cuprind: infecția, aportul de iod, stresul, sexul feminin, steroizii și toxinele.
Fumatul a fost implicat în agravarea oftalmopatiei Graves.
Boala a fost asociată cu diferiți agenți infecțioși precum Yersinia enterocolitica și Borrelia burgdoferi.
Stresul poate fi un factor pentru autoimunitatea tiroidiană. Imunosupresia indusă de stresul acut poate fi urmată de hiperactivitatea sistemului imun. Acest fenomen poate apare în postpartum, iar boala Graves se poate dezvolta la 3-9 luni după naștere. Estrogenul poate influența sistemul imun. Funcțiile limfocitelor B și T sunt diminuate în sarcină, iar rebound-ul după această imunosupresie contribuie la dezvoltarea sindromului tiroidian postpartum.
Folosirea terapeutică a interferonului 1beta și a interleukinei-4 poate cauza boala Graves.
Traumatismul glandei poate fi asociat cu boala. Acesta poate include operațiile, injecțiile percutane de etanol și infarctul unui adenom tiroidian. (1)
Semne și simptome
Epidemiologie
Boala Graves este cea mai comună cauză a hipertiroidismului. Incidența este de 30 de cazuri la 100.000 de persoane pe an. Prevalența tireotoxicozei materne este de aproximativ 1 caz la 500 de persoane. Printre cauzele de tireotoxicoză, boala Graves este cea mai comună. Boala Graves se dezvoltă la femeile tinere, dar poate apare la persoanele de orice vârstă. Grupa de vârstă afectată este 20-40 de ani.
Istoricul bolii
Deoarece boala Graves este o afecțiune autoimună care afectează și alte organe, un istoric medical detaliat este esențial pentru a stabili diagnosticul. Pacienții se prezintă cu simptome clasice de tireotoxicoză. hipertiroidismul este caracterizat de creșterea controlului simpatic și scăderea celui vagal. Tahicardia și palpitațiile sunt simptome frecvente. Nu toți pacienții au astfel de manifestări clasice. Există și pacienți cu boală Graves și eutiroidism. La pacienții în vârstă, mai puține simptome sunt aparente. Indiciile cuprind scădere inexplicabilă în greutate, hiperhidroză sau tahicardie. (5)
Simptomele bolii Graves organizate pe sisteme cuprind:
- generale: oboseală, slăbiciune generală
- dermatologice: căldură, umezeală, piele fină, transpirații, păr fin, onicoliza, vitiligo, alopecie, mixedem pretibial
- neuromusculare: tremor, slăbiciune musculară proximală, fatigabilitate, paralizie periodică
- scheletice: lombalgii, risc crescut de fracturi
- cardiovasculare: palpitații, dispnee de efort, angină pectorală, edem
- respiratorii: dispnee
- gastrointestinale: creșterea mobilității intestinale
- oftalmologice: lăcrimare, senzație de uscăciune, fotofobie, durere, protruzie oculară, diplopie, orbire
- renale: poliurie, polidipsie
- hematologice: echimoze
- metabolice: intoleranță la căldură, scădere în greutate, diabet dificil de controlat
- endocrin/reproductiv: menstruații neregulate, ginecomastie, impotență
- psihiatrice: neliniște, anxietate, iritabilitate, insomnie. (4)
Oftalmopatia este patognomonică bolii Graves. Aproximativ 30% dintre pacienți prezintă simptome ale oftalmopatiei. Progresia de la forma ușoară la cea moderată/severă apare la 3% din cazuri. Receptorul tirotropinei este exprimat în grăsimea și țesutul conjunctiv al pacienților cu oftalmopatie Graves. Măsurarea diplopiei, a fisurilor pleoapelor, a mișcărilor mușchilor extraoculari, acuității vizuale și a proptozei evaluează oftalmopatia. Semnele iritației corneene sau conjunctivale cuprind ochii injectați și chemozisul. Un examen complet, incluzând examenul retinei și cu lampa cu fantă este indicat dacă pacientul este simptomatic.
Nodulul tiroidian poate fi prezent, iar excluderea gușei multinodulare toxice drept cauza tireotoxicozei este esențială. Excluderea neoplaziei tiroidiene este, de asemenea, importantă la acești pacienți, deoarece cancerul tiroidian este mai comun la acești pacienți și poate avea o evoluție mai agresivă. (6)
Evoluția bolii
Netratată, boala Graves poate determina tireotoxicoză severă. Tireotoxicoza severă de lungă durată duce la scădere în greutate cu catabolism osos și muscular. Complicațiile cardiace și psihocognitive pot determină morbiditate semnificativă. Boala Graves este asociată și cu orbitopatie, dermopatie și acropachie.
Criza tireotoxică (furtuna tiroidiană) este o stare exagerată de tireotoxicoză. Apare la pacienții cu tireotoxicoză nerecunoscută sau inadecvat tratată și un eveniment precipitant precum o intervenție chirurgicală tiroidiană sau nontiroidiană, infecție sau traumatism. Excesul de hormon tiroidian pe o durată lungă poate conduce la osteoporoză. Efectul poate fi devastator la femei, la care boala poate duce la pierdere osoasă secundară anovulatiei cronice sau a menopauzei. (1)
Hipertiroidismul crește consumul de energie musculară și catabolismul proteic. Aceste anomalii pot explică sarcopenia și miopatia pacienților.
Hipertrofia cardiacă a fost raportată în tireotoxicozele de diferite etiologii. Tulburările de ritm precum aritmia extrasistolică, fibrilația atrială și flutterul sunt frecvente. Pot apare cardiomiopatia și insuficiența cardiacă congestivă.
Manifestările psihiatrice precum tulburările de comportament și anxietatea sunt comune. Disfuncția cognitivă este raportată la pacienții cu boală Graves și se poate datora manifestărilor afective și somatice ale tireotoxicozei, care se remit după tratament.
Edemul fără godeu este cea mai prevalentă formă a dermatopatiei și se regăsește mai ales pretibial. Aproape toți pacienții cu dermopatie au și oftalmopatie. Formele avansate de dermopatie sunt elefantiazisul sau acropachia tiroidiană. Acropachia severă poate fi debilitantă și conduce la pierderea completă a funcției mâinii. (5)
Progresia oftalmopatiei poate conduce la pierderea vederii. Orbirea datorită leziunilor corneene sau a compresiei nervului optic pot fi observate.
Boala maternă poate conduce la hipertiroidism neonatal prin transfer transplacentar al autoanticorpilor.
Pacienții în vârstă pot dezvolta hipertiroidism apatic, iar singura manifestare poate fi scăderea în greutate inexplicabilă sau simptomele cardiace.
Diagnostic
- Evaluarea tirotropinei rămâne testul screening cel mai bun pentru afecțiunile tiroidiene. Cu excepția hipertiroidismului tirotropin indus, la toți pacienții cu tireotoxicoză se observă nivele normale sau suprimate ale tirotropinei. Nivelul T4 liber este ridicat, la fel și pentru T3. Poate fi observat și hipertiroidismul subclinic definit ca nivel T3 liber sau T4 liber în limite normale cu tirotropina suprimată. Uneori este crescut doar T3 liber, sindrom cunoscut drept toxicoza T3. Acesta poate fi asociat cu gușa nodulară toxică sau ingestia de T3. Nivelul ridicat al T3 este observat și în prima fază a bolii Graves.
- Evaluarea anticorpilor anti-receptor tirotropinic este aproape întotdeauna pozitivă. Detectarea acestora este diagnostică. Prezența anticorpilor este utilă mai ales în punerea diagnosticului la gravide, la care radioizotopii sunt contraindicați. Sunt prezenți și alți markeri ai autoimunității tiroidiene, precum anticorpii antitiroglobulinici, antiperoxidaza tiroidiană, anticanal sodiu-iod și anti receptor tirotropinic. (3)
- Profilul funcției hepatice monitorizează toxicitatea cauzată de thioamide.
- Hemoleucograma trebuie obținută în cazul febrei sau a simptomelor de infecție. Boala Graves poate fi asociată cu anemia normocitara, leucocite scăzute cu leucocitoză și monocitoză, trombocite scăzute. Thioamidele pot determina mai rar efecte adverse hematologice.
- Investigarea ginecomastiei asociate cu boala Graves poate arată un nivel crescut al globulinei care leagă hormonii sexuali și testosteron liber scăzut.
- Boala Graves poate agrava diabetul, reflectându-se prin hemoglobina A1C crescută.
- Profilul lipidic a jeun poate arăta un colesterol scăzut și trigliceride scăzute.
- Testarea hormonului eliberator al tirotropinei a fost înlocuită de testele tirotropinei de a treia generație.
- Un titru mai mare al anticorpilor serici împotriva colagenului XIII este asociat cu oftalmopatia Graves activă.
- Scintigrafia cu iod radioactiv și măsurarea captării iodului sunt utile în diferențierea cauzelor hipertiroidismului. În boala Graves, captarea iodului este crescută și difuz distribuită în întreaga glandă.
- Ecografia cu evaluarea Doppler color este cost-eficientă la pacienții hipertiroidieni. Glandele normoecogene și mari sunt asociate cu radiorezistență crescută.
- CT-ul sau rezonanța magnetică pot fi necesare în evaluarea proptozei. Dacă este efectuată de rutină, majoritatea pacienților prezintă indicii ale orbitopatiei, precum volum crescut al mușchilor extraoculari și a țesutului conjunctiv retrobulbar. (2)
Tratament
Tratamentul implică ameliorarea simptomelor și corectarea stării tireotoxice. Hiperfuncția adrenergică este tratată prin blocada beta-adrenergică. Corectarea nivelul ridicat hormonal se face prin antitiroidiene care blochează sinteza hormonilor tiroidieni sau prin tratament cu iod radioactiv.
Iodul radioactiv
Este cea mai folosită terapie pentru boala Graves. Indicațiile versus medicamentele antitiroidiene includ:
- o tiroidă de dimensiuni mari
- multiple simptome de tireotoxicoză
- nivele mari de tiroxină
- titru ridicat al TSI.
Este folosită mai ales la pacienții tineri, datorită recăderilor de până la 50% asociate antitiroidienelor. Sunt necesare doze mai mari la persoanele cu gușă mare sau care au fost tratate anterior cu antitiroidiene. Pacienții aflați pe antitiroidiene necesită o perioadă de întrerupere de cel puțin două zile înainte de a trece pe radiofarmaceutice. Funcția tiroidiană se ameliorează după 6-8 săptămâni de terapie. Rezultatul dorit este hipotiroidismul datorită distrugerii glandei. Acesta apare la 2-3 luni după administrare. Când pacientul devine hipotiroidian, se trece pe terapie hormonală pentru toată viața.
Există posibilitatea ca iodul radioactiv să precipite furtuna tiroidiană prin eliberarea hormonilor. Acest risc este mai mare la vârstnici și pacienți debilitați. Problema poate fi controlată prin preterapia cu antitiroidiene precum propithiouracil sau methimazol. Dacă funcția tiroidiană nu se normalizează în 6-12 luni de tratament, se poate încerca un al doilea regim similar sau o doză mai mare. Al treilea regim terapeutic este rar indicat. Tiroidita de iradiere este rară, dar poate apare și exacerba tireotoxicoza. La persoanele cu oftalmopatie există riscul agravării bolii. Contraindicație absolută a iodului radioactiv este sarcina. (3)
Medicamentele antitiroidiene
Thioamidele funcționează ca agenți antitiroidieni mai ales prin inhibarea organificării iodului și a proceselor de cuplare, astfel prevenind sinteza hormonilor. Sunt disponibile doar preparate orale, dar acestea pot fi folosite și în clisme retenționale. Deși sunt în categoria D în sarcină, au fost folosite în siguranță la multe gravide. Riscul agranulocitozei este 0,5%. Propiltihiouracilul este asociat cu creșterea transaminazelor, iar methimazolul poate determina colestază. Propilthiouracilul este considerat un agent de a doua linie. (4)
Blocanții beta-adrenergici:
Ambele tipuri cardioselective și noncardioselective sunt importante în tratarea hipertiroidismului. Beta-blocada duce la ameliorarea rapidă a simptomelor hiperadrenergice și a semnelor tireotoxicozei. Se utilizează propranololul și atenololul. (2)
Medicamente care captează acizii biliari:
Bazată pe observația că o mică proporție din L-tiroxină este reabsorbită în intestin și reciclată în circulația enteropatica, rășinile au fost folosite pentru a lega hormonii tiroidieni în tractul gastrointestinal. Circulația enteropatică a tiroxinei este crescută în hipertiroidism. Se folosește colestiramina.
Antidepresivele:
Acționează similar iodului dar nu sunt folosite de rutină datorită efectului tranzitor și a riscului de efecte adverse severe. Astăzi sunt folosite mai ales ca agent secundar, când alți agenți de primă linie sunt contraindicați.
Antiaritmicele:
Amiodarona, un benzofuran iodat, este un antiaritmic important care afectează și metabolismul hormonilor tiroidieni. Conținutul mare de iod al acestei molecule este responsabil pentru hipotiroidism. Pe de altă parte, amiodarona poate conduce la tireotoxicoză prin două mecanisme complexe. Tireotoxicoza tip I indusă de amiodaronă se datorează creșterii sintezei hormonale și eliberarea la pacienții cu gușă multinodulara sau boală Graves, în timp ce tipul II este o tiroidită distructivă cu eliberarea hormonului tiroidian preformat. (1)
Glucocorticoizii:
Boala Graves este o boală autoimună. Deși glucocorticoizii s-au dovedit a scădea conversia T4 la T3 și hormonii tiroidieni prin mecanisme încă nedescoperite, efectele adverse ale terapiei de lungă durată nu indică tratamentul. Totuși, glucocorticoizii pot avea un rol în scăderea rapidă a nivelului hormonal în furtuna tiroidiană. În oftalmopatia Graves glucocorticoizii sunt singurele medicamente care au un rol.
Terapia oftalmopatiei Graves
Oftalmopatia are două faze clinice: inflamatorie și fibrotică. Cea inflamatorie este marcată de edem și depozitarea de glicoaminoglicani în mușchii extraoculari. Starea fibrotică este una de convalescență și poate determina diplopie și retracția pleoapei. Se ameliorează spontan la 64% dintre pacienți. În oftalmopatia Graves este importantă corectarea hipertiroidismului și a hipotiroidismului. Antitiroidienele și tiroidectomia nu influențează cursul bolii, în timp ce iodul radioactiv poate exacerba oftalmopatia preexistentă. Pe termen lung, ablația tiroidiană poate fi benefică prin scăderea antigenilor comuni tiroidei și orbitei. În general, tratamentul hipertiroidismului este asociat cu ameliorarea oftalmopatiei, dar hipotiroidismul trebuie evitat deoarece agravează oftalmopatia.
Formele ușoare-moderate, măsurile terapeutice locale (lacrimi artificiale și unguente, ochelari, plasturi, prisme) pot controla simptomatologia.
Dacă boala este activă terapia standard este:
- glucocorticoizi în doze mari
- radioterapia orbitei
- decompresia orbitei.
Radioterapia orbitei nu crește riscul tumorilor, cataractei sau a retinopatiei, cu excepția pacienților cu diabet. Intervenția chirurgicală este efectuată în faza fibrotica, atunci când pacientul este eutiroidian. În studiu se află noi tratamente precum analogii somatostatinei sau imunoglobulinele intravenoase. (3)
Mixedemul pretibial
Un grad de edem pretibial este observat la 10% dintre pacienți. Cei afectați tind să prezinte oftalmopatie mai severă. Cazurile ușoare nu necesită alt tratament în afara celui pentru tireotoxicoză. Terapia cu steroizi topici aplicați subocluziv pentru 3-10 săptămâni este utilă.
Terapia acropachiei
Hipocratismul degetelor cu osteoartropatie, incluzând neoformarea de os periosteal poate apare cel mai adesea alături de dermopatie și oftalmopatie. Nicio terapie nu s-a dovedit eficientă.
Terapia chirurgicală
Tiroidectomia nu este recomandată ca primă linie. Este o metodă sigură la pacienții noncomplianți sau care nu pot tolera antitiroidienele, au oftalmopatie moderată-severă, gușă mare sau care refuză radioterapia. Terapia chirurgicală este mai eficientă decât cea radioiodată. Tiroidectomia poate fi indicată în prezența unui nodul sugestiv pentru carcinom. În unele cazuri (gravide cu hipertiroidism sever) tiroidiectomia poate fi indicată când restul terapiilor sunt contraindicate.
În cazul oftalmopatiei, tiroidectomia nu are efect. Dacă oftalmopatia este severă dar inactivă, decompresia orbitei poate fi efectuată. Reducerea ptozei și decompresia nervului optic pot fi obținute prin decompresia transantrală. Principalul efect advers este diplopia postoperatorie, care poate necesita o a doua operație asupra mușchilor extraoculari pentru a corecta problema.
Alimentația
Cantitatea de iod din alimente poate influența sinteza hormonală în tiroidă. Alimentele bogate în iod scad captarea iodului radioactiv dar cresc captarea technețiului. Totuși nu este necesară restricția iodului înainte de un test de captare a iodului. Rata de remisiune poate fi influențată prin aportul de iod, totuși fără a se găsi o relație cauză-efect.
- Hipertiroidism
- Hipotiroidism
- Nanismul de tip hipofizar
- Hipotiroidia primară și secundară
- Hipertiroidia hipofizara (indusa de TSH)
- Gușa simplă (netoxică)
- Tireotoxicoza
- Gușa multinodulară toxică
- Criza tireotoxică
- Tumorile tiroidiene (neoplasme tiroidiene)
- Tiroida
- Hormoni
- Tiroida mărită se poate observa - cum îți dai seama
- Tiroida
- Operatie extirpare glanda tiroida
- Oare sa fie sarcina?!? Sau o simpla dereglare hormonala?
- Abstinenta sexuala 5 ani - dereglari hormonale severe?
- Recomandare homeopat
- De mai bine de un an si 3 luni am mari dereglari de ciclu menstrual
- Operatie la parhon-tiroida
- Dereglare hormonala?
- Somatotropina - hormonul cresterii.
- Posibil problema cu tiroida?